Ung thư tuyến tiền liệt
Giới thiệu

Ung thư tuyến tiền liệt là một trong những khối u ác tínhphát triển từ mô của tuyến tiền liệt. Nó đặt loại ung thư phổ biến nhất ở nam giới và thực hiện như Nguyên nhân tử vong liên quan đến ung thư phổ biến thứ ba ở nam giới. Tỷ lệ mắc bệnh này tăng lên cùng với Tuổi tác liên tục. Đây là đặc điểm của ung thư tuyến tiền liệt tăng trưởng chậm, có liên quan đến cơ hội phục hồi tốt nếu điều trị sớm. Ở giai đoạn cuối của bệnh, khối u hình thành Metastases trong khúc xương và Các hạch bạch huyết ngoài.
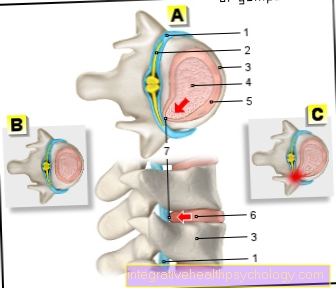
Lên đến 90% của tất cả các bệnh ung thư tuyến tiền liệt phát sinh trong phần bên ngoài của tuyến và do đó có thể được sử dụng trong kiểm tra định kỳ, tức là khám trực tràng kỹ thuật số (DRU) hầu hết do giám khảo cảm nhận.
Người ta phân biệt hình dạng khác nhau của bệnh ung thư tuyến tiền liệt. Khi khối u khám định kỳ mò mẫm hoặc bằng một thủ tục hình ảnh nhìn thấy và phương tiện của một sinh thiết bảo đảm người ta nói về một ung thư tuyến tiền liệt công khai hoặc lâm sàng.
Là một khối u có sẵnTuy nhiên, trong suốt cuộc đời của mình không biết là, nó là một ung thư tuyến tiền liệt tiềm ẩn. Điều này thường được xác định trong quá trình khám nghiệm tử thi, tức là sau khi chết.
Các nghiên cứu đã chỉ ra rằng Số lượng tiềm ẩn Ung thư tuyến tiền liệt rất nhiều cao hơn nhiều hơn là của tệp kê khai. Trong nhóm hơn 80 năm ví dụ, tỷ lệ mắc ung thư tuyến tiền liệt là khoảng 60%.
Vẫn còn đó ung thư tuyến tiền liệt tình cờđược phát hiện một cách tình cờ trong các cuộc điều tra khác. Một ví dụ về điều này sẽ là việc loại bỏ mô khỏi tuyến tiền liệt do u xơ tuyến tiền liệt, trong đó bác sĩ bệnh học sau đó xác định một ung thư biểu mô.
Từ ung thư tuyến tiền liệt huyền bí một người nói nếu đã Di căn ở các bộ phận khác của cơ thể xảy ra mà không có khối u thực sự được tìm thấy bằng cách sử dụng các xét nghiệm tiêu chuẩn.
nguyên nhân
Các nguồn gốc chính xác ung thư tuyến tiền liệt là cuối cùng không được làm rõ. Tuy nhiên, có bằng chứng cho thấy các yếu tố khác nhau có thể đóng một vai trò nào đó trong sự phát triển của bệnh. Đối với một điều, có vẻ như yếu tố di truyền có lợi cho sự xuất hiện của ung thư tuyến tiền liệt. Thực tế là trong các nhóm dân cư khác nhau sự phân bố tần suất khác nhau Là. Ví dụ, người Mỹ da màu có nhiều khả năng hơn người châu Á. Ngoài ra còn có Gia đìnhtrong đó Ung thư tuyến tiền liệt xảy ra thường xuyên. Nếu một người thân cấp độ một bị bệnh, nguy cơ cá nhân sẽ tăng lên gấp đôi.
Có thêm bằng chứng cho thấy ảnh hưởng nội tiết tố có thể thúc đẩy sự phát triển của ung thư tuyến tiền liệt. Họ chơi hormone sinh dục nam, vì thế Androgen, một vai trò quan trọng. Có thể thấy rằng nam giới sau khi thiến rõ ràng nguy cơ thấp có cho điều kiện này. Nó cũng đang co lại tuyến tiền liệt và thường là khối u nếu thiếu các hormone này cũng thường được sử dụng trong trị liệu.
Cuối cùng nhưng không kém phần quan trọng ảnh hưởng môi trường khác nhau ảnh hưởng đến sự phát triển của ung thư tuyến tiền liệt. Cho dù điều đó quá dinh dưỡng đã có tác động đến nó cho đến nay gây tranh cãi.
Các triệu chứng
Hầu như không có dấu hiệu cảnh báo sớm ở bệnh ung thư tuyến tiền liệt. Các triệu chứng liên quan và cụ thể thường chỉ xuất hiện ở giai đoạn nặng, đó là lý do tại sao việc tham gia khám định kỳ thường xuyên là rất quan trọng.
Nếu khối u vẫn giới hạn trong tuyến tiền liệt và ép vào niệu đạo, các vấn đề về tiểu tiện có thể xảy ra. Chúng bao gồm, chẳng hạn, dòng nước tiểu suy yếu, tăng tiểu đêm và tiểu nhiều. Tuy nhiên, những triệu chứng này cũng có thể do u xơ tiền liệt tuyến gây ra.
Nếu khối u tiếp tục phát triển, có thể thấy máu trong nước tiểu và có thể bị bí tiểu. Điều này có thể trở lại thận và dẫn đến các biến chứng về thận. Nếu ung thư biểu mô tuyến tiền liệt xuyên qua bao cơ quan, cơn đau thường xuất hiện ở khu vực này. Nếu khối u đủ lớn, phân bất thường như táo bón (Táo bón) hoặc máu trong phân.
Sự xuất hiện hoặc xấu đi nhanh chóng của rối loạn cương dương (rối loạn cương dương) cần được làm rõ hơn ở nam giới trên 45 tuổi. Ung thư tuyến tiền liệt đôi khi có thể khiến các dây thần kinh chịu trách nhiệm về nó bị chèn ép.
Trong giai đoạn nặng với di căn, các triệu chứng chủ yếu phụ thuộc vào hệ thống cơ quan bị ảnh hưởng. Di căn hạch bạch huyết có thể cản trở dòng chảy của bạch huyết, có thể dẫn đến tích tụ bạch huyết, ví dụ như ở chân. Di căn xương chủ yếu gây đau vùng lưng, hông, vùng chậu và đùi. Nhưng chúng cũng có thể dẫn đến gãy xương mà không cần dùng lực quá mạnh.
Các triệu chứng chung của ung thư tuyến tiền liệt giai đoạn cuối là mệt mỏi, uể oải, chán ăn, sốt, sụt cân không mong muốn và đổ mồ hôi ban đêm nhiều hơn.
Hãy cũng đọc bài viết của chúng tôi về điều này Giai đoạn cuối của ung thư tuyến tiền liệt là gì?
phát hiện sớm
Vì ung thư tuyến tiền liệt không gây ra các triệu chứng cụ thể cho đến rất muộn, nên điều quan trọng là phải đi khám phòng ngừa định kỳ.
Một trong số đó là khám trực tràng kỹ thuật số (DRUKhám tuyến tiền liệt), trong đó người khám cố gắng cảm nhận bất thường trên tuyến tiền liệt bằng ngón tay của mình qua hậu môn của bệnh nhân. Vì ung thư tuyến tiền liệt thường phát triển từ các phần bên ngoài của tuyến, nên việc kiểm tra sờ nắn cũng thành công trong nhiều trường hợp.
Ngoài ra còn có siêu âm qua trực tràng (TRUS), trong đó một đầu dò được đưa vào qua hậu môn để đánh giá tốt hơn tình trạng của tuyến tiền liệt.
Và cuối cùng nhưng không kém phần quan trọng, cái gọi là giá trị PSA (chất chỉ điểm khối u) có thể được xác định từ máu, có thể cung cấp thông tin về bệnh tuyến tiền liệt có thể xảy ra.
Đọc thêm về chủ đề này tại: Tầm soát ung thư tuyến tiền liệt: khi nào? Cho ai? Thủ tục!
chẩn đoán
Để cuối cùng xác định chẩn đoán ung thư tuyến tiền liệt, sinh thiết được yêu cầu, tức là một mẫu lấy từ tuyến tiền liệt, được kiểm tra bằng kính hiển vi để tìm các tế bào thoái hóa. Điều này được thực hiện nếu các phát hiện xúc giác trong DRE là bất thường, giá trị PSA vượt quá 4ng / ml hoặc có thể quan sát thấy giá trị PSA tăng nhanh. Trong quá trình sinh thiết, 10 đến 12 mẫu mô được lấy từ tuyến tiền liệt dưới sự kiểm soát của TRUS. Toàn bộ sự việc xảy ra không gây đau đớn cho bệnh nhân.
Vật liệu loại bỏ sau đó được xử lý và kiểm tra tế bào ung thư bởi một nhà nghiên cứu bệnh học. Sau đó, nó cuối cùng xác định loại khối u và mức độ ác tính hoặc khác bệnh ác tính, cái gọi là chấm điểm theo Điểm Gleason.
Bạn cũng có thể quan tâm: Giá trị PSA
Điểm phân loại / Gleason
Tại Chấm điểm nó là về Đánh giá bệnh ác tính các tế bào khối u. Nhà nghiên cứu bệnh học đánh giá Sai lệch của tế bào khối u so với tế bào khỏe mạnh tuyến tiền liệt và gán nó cho một tỉ lệ đến, cái gọi là Điểm Gleason.
Sự khác biệt được thực hiện giữa tế bào biệt hóa caotương đối khác một chút so với mô khỏe mạnh và tế bào biệt hóa thấp, một mức độ thoái hóa cao triển lãm.
Sử dụng điểm Gleason, Mức độ thoái hóa được định lượng. Đối với từng tế bào khối u, bác sĩ bệnh học có thể làm một Đối với các ô rất hơi lệch lên đến một số năm Đối với tế bào rất thoái hóa tha lỗi. điều này xảy ra cho hai mẫu mô bị ảnh hưởng nghiêm trọng khác nhau từ tuyến tiền liệt và các giá trị riêng lẻ được cộng lại với nhau. Sau đó giá trị thấp nhất cho điểm Gleason do đó là 2 (1 + 1), cao nhất theo đó a 10 (5 + 5). Phân loại này là tầm quan trọng thiết yếu cho liệu pháp tiếp theo.
Phân loại theo giai đoạn / TNM
Phân giai đoạn có nghĩa là xác định mức độ lan rộng của khối u. Điều này được phân loại bằng cách sử dụng hệ thống TNM. "T" là viết tắt của kích thước khối u thực tế, "N" cho sự tham gia của các hạch bạch huyết (tiếng anh. Điểm giao) và "M" cho bất kỳ vị trí nào.
T0 chính thức là viết tắt của một khối u không tồn tại, T1 cho một ung thư biểu mô tuyến tiền liệt không thể phát hiện được về mặt lâm sàng, T2 cho một ung thư biểu mô giới hạn trong tuyến tiền liệt, T3 cho một ung thư biểu mô tuyến tiền liệt đã vỡ qua bao cơ quan và T4 cho một ung thư biểu mô tuyến tiền liệt đã liền kề Đã ảnh hưởng đến các cơ quan.
Trong trường hợp có liên quan đến hạch bạch huyết, chỉ cần phân biệt giữa không có liên quan (N0) và có liên quan đến các hạch bạch huyết cục bộ trong vùng chậu (N1).
Các di căn được phân loại tương tự với M0 cho không có di căn và M1 cho các di căn hiện có.
Dấu X sau chữ cái tương ứng có nghĩa là thông số này không thể được đánh giá chi tiết hơn.
Ngoài ra còn có các tiểu loại khác, nhưng sự phân chia sơ bộ này là đủ cho một định hướng ban đầu.
Sự phân loại này cũng rất quan trọng đối với việc điều trị thêm bệnh ung thư tuyến tiền liệt.
Cũng đọc: Cơ hội chữa khỏi ung thư tuyến tiền liệt là gì?
Dàn dựng
Sau khi phân loại và phân giai đoạn và xác định được giá trị PSA, các ung thư tuyến tiền liệt có thể được tóm tắt thêm trong các giai đoạn khác nhau với tiên lượng tương tự.
Một phân loại thường được sử dụng là theo UICC (Union Internationale contre le ung thư). Giai đoạn I bao gồm ung thư tuyến tiền liệt chỉ giới hạn ở tuyến tiền liệt, không có liên quan đến hạch bạch huyết hoặc di căn, và có điểm Gleason khá thấp (lên đến 6) và giá trị PSA (dưới 10 ng / ml).
Giai đoạn II bao gồm các ung thư tuyến tiền liệt giới hạn ở tuyến tiền liệt, không có liên quan đến hạch bạch huyết và không có di căn, nhưng có điểm Gleason và giá trị PSA cao hơn đáng kể.
Giai đoạn III là ung thư biểu mô tuyến tiền liệt đã phá vỡ bao cơ quan và giai đoạn IV cuối cùng bao gồm các khối u đã ảnh hưởng đến các cơ quan lân cận hoặc các hạch bạch huyết hoặc đã di căn.
Theo giai đoạn, nguy cơ tử vong do ung thư tuyến tiền liệt trong vòng vài năm cuối cùng sẽ tăng lên, nhưng việc lựa chọn phương pháp điều trị thường phụ thuộc vào giai đoạn khối u.
Đọc tiếp bên dưới: Các giai đoạn trong bệnh ung thư tuyến tiền liệt là gì?
Hướng dẫn
Các Nhóm công tác của các hội khoa học y tế (ngắn: AWMF) là một tổ chức được gọi là Nguyên tắc xuất bản cho các hình ảnh lâm sàng đa dạng nhất. Điều này được cho là tham gia các bác sĩ trong việc đưa ra quyết định liên quan đến việc điều trị bệnh nhân của bạn Cứu giúp. Các nguyên tắc dựa trên tình trạng nghiên cứu hiện tại và nên cho an toàn hơn trong y học và chăm sóc bệnh nhân. Ngoài ra còn có các hướng dẫn hiện hành về ung thư tuyến tiền liệt. Một sự phân biệt cơ bản được thực hiện ở đây giữa ung thư tuyến tiền liệt không di căn đã xuất hiện lần đầu tiên và ung thư tuyến tiền liệt tái phát hoặc di căn.
Đối với bệnh nhân có ung thư biểu mô không di căn đến chữa bệnh, vì vậy các lựa chọn liệu pháp chữa bệnh đang được đề cập. Một mặt, đây là những OP (cắt bỏ tuyến tiền liệt triệt để), xạ trị và Giám sát tích cực (Giám sát tích cực).
yêu cầu để lựa chọn tùy chọn liệu pháp này, theo dõi tích cực, là một Mức PSA dưới 10 ng / ml, một Điểm Gleason dưới 6 hoặc một Giai đoạn khối u T1 hoặc T2a. Ở những bệnh nhân này sau đó sẽ Mức PSA được kiểm tra lại sau mỗi ba đến sáu tháng và một DRU thực hiện.
Ở người già người ta cũng có thể đề cập đến khái niệm trị liệu của quan sát lâu dài (Thận trọng chờ đợi) nhảy. Điều này chỉ can thiệp vào quá trình của bệnh nếu các triệu chứng phát sinh.
Các giới hạn cục bộ Ung thư tuyến tiền liệt có thể tồn tại hoạt động hoặc với một Điều trị bức xạ được điều trị. Cả hai thủ tục đều tương đương và cần được kiểm tra cẩn thận trong từng trường hợp riêng biệt.
Đối với bệnh nhân nâng cao tại địa phương, I E. di căn Ung thư tuyến tiền liệt có cả hai phẫu thuật cũng như xạ trị trong câu hỏi. Tại đây, bệnh nhân cũng nên được thông báo về cả hai quy trình trong từng trường hợp riêng biệt và, cân nhắc những ưu và nhược điểm tương ứng, đưa ra quyết định về các lựa chọn điều trị tiếp theo cùng với bác sĩ chuyên khoa.
Là điều trị chữa bệnh không còn khả thi, đi theo hướng dẫn lựa chọn liệu pháp giảm nhẹ trong câu hỏi. Một mặt, đây là những liệu pháp triệt tiêu hormone và Thận trọng chờ đợichỉ ở đâu phụ thuộc vào triệu chứng và can thiệp được thực hiện với mục đích giảm nhẹ. Với liệu pháp cắt bỏ hormone, khoảng thời gian được kéo dài mà không làm suy giảm thêm, nhưng dữ liệu về khả năng sống sót tổng thể vẫn chưa rõ ràng. Trong mọi trường hợp, bệnh nhân phải được thông báo về cả hai lựa chọn.
OP
bên trong lựa chọn liệu pháp phẫu thuật nó là về cắt bỏ tuyến tiền liệt triệt để (RPE).
Các Tuyến tiền liệt (tuyến tiền liệt) hoàn toàn cắt bỏ (Cắt bỏ), hầu hết là quá cả hai túi tinh và cũng có thể bị nhiễm Các hạch bạch huyết ở vùng lân cận (các hạch bạch huyết khu vực).
Có các thủ tục phẫu thuật khác nhau. Thủ tục có thể là cả hai qua dạ dày (RPE chỉnh sửa lại) cũng như từ đập (RPE đáy chậu) có thể được thực hiện. Ngoài ra, giữa mở và nội soi ổ bụng hoặc là xâm lấn tối thiểu OP phân biệt. Các xâm lấn tối thiểu Thủ tục có ưu điểm là ít diện tích cắt hơn và do đó ít mép vết thương hơn. Điều tuyệt vời bất lợi so với thủ tục mở, tuy nhiên, chỉ có các hạch bạch huyết ở gần có thể.
Với tuyến tiền liệt, tuy nhiên, sẽ cũng cắt bỏ một phần niệu đạo. Điều này được khâu lại, nhưng thường dẫn trước Không kiểm soát. Điều này kéo dài bao lâu phụ thuộc một mặt vào chính cuộc phẫu thuật, nhưng cũng phụ thuộc vào các yếu tố mà bệnh nhân mang theo. Trong một số trường hợp, nó biến mất hoàn toàn ngay lập tức hoặc trong vài tuần, nhưng cũng có thể điều này suốt đời cố chấp.
Một biến chứng khác có thể do phẫu thuật là thương tật những làm phiềnđiều đó cho cương cứng có trách nhiệm. Sau đó, trong trường hợp xấu nhất, có một Không thể cương cứng được nữatuy nhiên, khả năng có cao trào vẫn không bị ảnh hưởng. Hoạt động trên dây thần kinh treo cổ rất nhiều về kỹ năng của bác sĩ phẫu thuật và công nghệ được sử dụng. Trong những năm gần đây, quá trình "công nghệ tiết kiệm thần kinh“Thực thi, có thể có kết quả tốt hơn về mặt này.
A tác dụng phụ của mỹ phẩm Hoạt động cũng có thể được thực hiện trong một Rút ngắn chi ngoài kết thúc, mà một số người đau khổ cũng làm tinh thần sau khi hoạt động Các vấn đề chuẩn bị.
Mặc dù có tất cả các biến chứng, tuy nhiên, cắt bỏ tuyến tiền liệt triệt để các Phương pháp lựa chọn để có thể chữa khỏi ung thư biểu mô tại chỗ. Tuy nhiên, quyết định luôn phải được đưa ra theo từng trường hợp cụ thể và có sự tư vấn hỗ trợ.