Điều trị ung thư dạ dày
Mọi thông tin đưa ra ở đây chỉ mang tính chất chung chung, liệu pháp điều trị khối u luôn nằm trong tay bác sĩ chuyên khoa ung bướu giàu kinh nghiệm!
Từ đồng nghĩa
Nội khoa: ung thư dạ dày
U dạ dày, Ca dạ dày, ung thư biểu mô tuyến dạ dày, u tim
Định nghĩa
Sau đó Ung thư dạ dày (ung thư dạ dày) là loại ung thư phổ biến thứ năm ở phụ nữ và thứ tư phổ biến ở nam giới. Ung thư biểu mô dạ dày là một khối u ác tính, phát triển không kiểm soát được do các tế bào của Niêm mạc dạ dày giảm dần. Nguyên nhân của ung thư dạ dày là một trong những nguyên nhân khác Nitrosamine từ thực phẩm, nicotine và vi khuẩn Helicobacter pylori thảo luận. Trong hầu hết các trường hợp, khối u gây ra các triệu chứng muộn, khi nó đã tiến triển nặng. Do chẩn đoán muộn nên bệnh ung thư dạ dày thường được điều trị muộn, vì vậy mà loại ung thư này có tiên lượng rất xấu cho người bệnh.
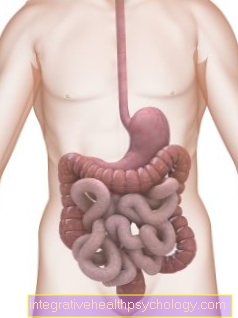
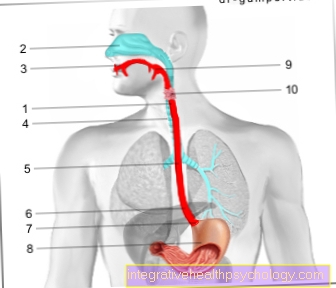
Hình đường tiêu hóa
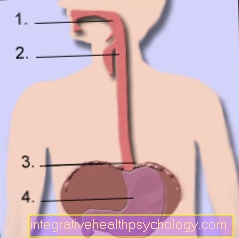
- Họng / họng
- Thực quản / thực quản
- Lối vào dạ dày ngang với cơ hoành (cơ hoành)
- Bụng (gaster)
TNM phân loại ung thư dạ dày
Thông qua trên trang đã đề cập trước đó cho Chẩn đoán ung thư dạ dày giai đoạn khối u được xác định.
Giai đoạn khối u là quyết định cho việc lập kế hoạch điều trị tiếp theo. Tuy nhiên, việc đánh giá chính xác giai đoạn khối u thường chỉ có thể thực hiện được sau khi phẫu thuật, khi khối u đã được cắt bỏ (cắt bỏ) và nó cũng như các hạch bạch huyết đã được kiểm tra tinh vi (mô học). Có nhiều cách phân loại khác nhau đối với các khối u dạ dày, ví dụ theo sự xuất hiện của các tế bào khối u, loại phát triển hoặc vị trí trong Cái bụng.
Các Phân loại TNM là hệ thống phân loại được công nhận chung cho các loại khối u.
T là viết tắt của kích thước khối u và mức độ lan rộng của nó trong các lớp thành của cơ quan
N là viết tắt của số lượng các hạch bạch huyết bị ảnh hưởng
M. để định cư khối u (di căn) ở các cơ quan xa.
Phân loại
T: khối u nguyên phát
TX: không thể đánh giá khối u nguyên phát
T0: không có bằng chứng về khối u nguyên phát
Tis: Ung thư biểu mô tại chỗ, phát hiện tế bào khối u mà không xâm lấn vào lớp đệm niêm mạc
T1: khối u phát triển thành lớp đệm và / hoặc lớp dưới niêm mạc
T2: khối u phát triển thành lớp đệm hoặc lớp dưới cơ
T3: Khối u phát triển thành thanh mạc, các cơ quan lân cận không có khối u.
T4: Mọc vào các cơ quan lân cận (ruột già (đại tràng ngang), gan (gan), tụy (tụy), cơ hoành), lá lách (ruột), thành bụng
(Các lớp thành dạ dày được giải thích trên trang Giải phẫu dạ dày.)
N: liên quan đến hạch bạch huyết
NX: không đánh giá được các hạch bạch huyết vùng
N0: không có di căn hạch vùng
N1: di căn trong 1-6 hạch bạch huyết khu vực hiện tại
N2: di căn ở 7-15 hạch bạch huyết vùng
N3: di căn ở hơn 15 hạch bạch huyết khu vực
M: di căn xa
MX: Di căn xa không thể đánh giá được
M0: không có di căn xa
M1: Có di căn xa
R - phân loại bổ sung
R: Sau khi phẫu thuật (cắt bỏ)
R0: Loại bỏ hoàn toàn khối u
R1: chỉ còn lại khối u sót lại trên kính hiển vi.
R2: bằng mắt thường (vĩ mô) khối u còn sót lại
trị liệu
Việc điều trị cho bệnh nhân cần có sự phối hợp chuyên sâu giữa các bác sĩ chuyên khoa phẫu thuật, nội khoa, xạ trị và điều trị giảm đau.
Trong trị liệu, phân loại TNM được sử dụng như một trợ giúp cần thiết cho việc ra quyết định. Có hướng dẫn điều trị tương ứng cho từng giai đoạn khối u. Vì vậy, người ta có thể mô tả ba mục tiêu điều trị được xem xét tùy theo giai đoạn.
Phương pháp hoạt động
Cơ hội chữa khỏi duy nhất của bệnh nhân là cắt bỏ triệt để khối u, i. phẫu thuật toàn bộ (cắt bỏ R0), chỉ có thể thực hiện được ở khoảng 30% bệnh nhân. Vì ung thư dạ dày thường chỉ được phát hiện và điều trị muộn, nên thường phải thực hiện cắt bỏ toàn bộ dạ dày (cắt dạ dày), luôn kèm theo cắt bỏ hạch bạch huyết.
Thường thì màng lưới lớn (lớn hơn) và lưới nhỏ (trừ màng) và lá lách (lách) cũng bị loại bỏ. Tùy thuộc vào vị trí của khối u mà có sự phân biệt giữa các kỹ thuật phẫu thuật khác nhau.
Bác sĩ phẫu thuật có sẵn nhiều lựa chọn khác nhau để khôi phục tính liên tục của đường tiêu hóa và tái tạo kết nối giữa dạ dày còn lại và phần ruột tiếp theo (chứng u ruột).
- Ung thư biểu mô kháng
Trong trường hợp khối u nằm ở khu vực lối ra của dạ dày, một phần của dạ dày có thể được bảo tồn nếu khối u di căn. Việc cắt bỏ 2/3 hoặc 4/5 nên được xem xét.
Với sự phát triển lan tỏa của khối u, cắt bỏ toàn bộ dạ dày (cắt dạ dày) cũng được chỉ định ở đây. - Ung thư biểu mô cơ thể
Các khối u nằm trong cơ thể (phần chính) của dạ dày được điều trị bằng phương pháp cắt bỏ dạ dày triệt để. - Ung thư tim
Khối u ở lối vào dạ dày cũng được loại bỏ bằng phương pháp cắt bỏ toàn bộ dạ dày. Thực quản dưới cũng được cắt bỏ.
Ở một số bệnh nhân, quá trình khối u rất tiến triển, do đó không thể thực hiện phẫu thuật chữa bệnh (chữa bệnh) được nữa. Tuy nhiên, có nhiều phương pháp phẫu thuật khác nhau có thể làm giảm bớt các triệu chứng (liệu pháp giảm nhẹ). Trọng tâm là các kỹ thuật vận hành đảm bảo thức ăn đi qua.
Chẩn đoán mô
Khối u dạ dày được cắt bỏ được kiểm tra bằng kính hiển vi (mô học) sau khi loại bỏ mô. Với mục đích này, mẫu khối u được cắt ở một số điểm nhất định và ở các biên cắt bỏ. Từ các mẫu này, các phần mỏng wafer được tạo ra, nhuộm màu và đánh giá dưới kính hiển vi. Loại khối u được xác định, sự lây lan của nó vào thành dạ dày được đánh giá và các hạch bạch huyết bị cắt bỏ được kiểm tra xem có liên quan đến khối u hay không. Để loại trừ hoàn toàn liên quan đến hạch bạch huyết, bác sĩ giải phẫu bệnh phải kiểm tra ít nhất 6 hạch bạch huyết. Chỉ sau khi phát hiện mô mới có thể mô tả rõ ràng khối u theo phân loại TNM.
Xạ trị (xạ trị)
Xạ trị được sử dụng cho loại khối u này khi khối u không thể hoạt động và không đáp ứng với hóa trị.
Ung thư dạ dày không thể chữa khỏi bằng xạ trị.
Hóa trị (điều trị bằng thuốc)
Vì ung thư dạ dày thường là ung thư biểu mô tuyến (xem ở trên), nó thường không đáp ứng tốt với hóa trị. Cũng như xạ trị, hóa trị được sử dụng như một liệu pháp giảm nhẹ khi không còn khả năng phẫu thuật. Đôi khi hóa trị cũng được sử dụng để giảm kích thước của khối u và làm cho nó có thể hoạt động được (liệu pháp bổ trợ tân sinh).
Chèn stent
Nếu đường dẫn thức ăn bị khối u thu hẹp nghiêm trọng, bệnh nhân phải được nuôi bằng các chất hỗ trợ. Để giữ cho đường đi của thức ăn luôn thông thoáng, thỉnh thoảng phải cấy một ống nhựa (ống) hoặc khung dây hình ống (stent). Các thủ tục phẫu thuật này thường có thể được thực hiện theo phương pháp xâm lấn tối thiểu trong quá trình nội soi dạ dày.
Liệu pháp laser
Liệu pháp laser có thể được sử dụng thay thế cho một ống hoặc stent. Tại đây, các bộ phận của khối u cản trở sự di chuyển của thức ăn sẽ được laser hóa hơi, làm giảm mức độ hẹp thực quản hoặc dạ dày. Thật không may, khối u thường phát triển trở lại từ các lớp bên dưới, do đó, việc điều trị đôi khi phải lặp lại sau 7-14 ngày.
Đường rò cho ăn / cắt dạ dày nội soi qua da (PEG)
Khi các lựa chọn liệu pháp khác không giữ được đường dẫn thức ăn, một ống gọi là ống dẫn thức ăn (PEG) có thể được đặt trực tiếp qua da vào dạ dày. Phương pháp điều trị này là một thủ tục phẫu thuật nhỏ. Dưới sự kiểm soát của nội soi, một cây kim rỗng (ống thông) đầu tiên được đẩy qua da và vào dạ dày để chèn một ống nhựa lên trên nó như một kết nối vĩnh viễn với dạ dày. Khác với một ống thông dạ dày đặt qua mũi, PEG mang lại nhiều thuận lợi cho bệnh nhân:
Bệnh nhân có thể tự ăn thức ăn ("thức ăn cho phi hành gia") qua ống này. So với ống thông mũi dạ dày, ống này ít bị tắc hơn và bạn có thể cho nhiều thức ăn hơn cùng một lúc. Tuy nhiên, một điểm quan trọng khác đối với bệnh nhân là tính thẩm mỹ, vì ống này biến mất dưới quần áo, không thể nhìn thấy đối với người khác.


.jpg)