Kiểm tra di truyền - khi nào nó có ý nghĩa?
Định nghĩa - xét nghiệm di truyền là gì?
Các xét nghiệm di truyền ngày càng đóng một vai trò quan trọng trong y học ngày nay, vì chúng có thể được sử dụng làm công cụ chẩn đoán và lập kế hoạch điều trị cho nhiều bệnh. Xét nghiệm di truyền phân tích cấu tạo gen của một người để tìm xem có bất kỳ bệnh di truyền nào hoặc các khuyết tật di truyền khác hay không. Ví dụ, bạn có thể tiến hành nghiên cứu để xác định xem bạn có nhiều khả năng phát triển bệnh Alzheimer hoặc liệu bạn có nguy cơ di truyền đối với một số loại khối u hay không.
Do đó, xét nghiệm di truyền có thể phát hiện ra các bệnh đã có và do đó xác nhận nghi ngờ hoặc cho thấy nguy cơ gia tăng đối với các bệnh cụ thể. Tuy nhiên, trong trường hợp thứ hai, bệnh không nhất thiết xảy ra ở mọi người mang gen. Các xét nghiệm di truyền ngày nay đặc biệt phổ biến trong thời kỳ mang thai ở trẻ vị thành niên để xác định trước các bệnh hoặc khuyết tật có thể xảy ra.
Khi nào tôi nên làm xét nghiệm di truyền?
Về nguyên tắc, có hai loại lý do liên quan đến y tế tại sao nên thực hiện các xét nghiệm di truyền:
-
Xét nghiệm di truyền chẩn đoán: Tại đây, xác định các bệnh bẩm sinh hoặc khiếm khuyết di truyền và nguyên nhân của chúng, cũng như tổ tiên của chính mình hoặc là một phần của xét nghiệm quan hệ cha con hoặc để xác định nguồn gốc của các nhóm dân tộc khác nhau.
Một ví dụ về điều này là bệnh xơ nang, ban đầu người ta nghi ngờ và sau đó có thể được xác nhận trong một xét nghiệm di truyền. Hơn nữa, các xét nghiệm di truyền có thể được thực hiện trên một số đặc điểm của con người trong bối cảnh của các bệnh hoặc liệu pháp y tế để lập kế hoạch điều trị. Các xét nghiệm di truyền trước có thể cung cấp các dấu hiệu về khả năng đáp ứng với liệu pháp hoặc tính nhạy cảm với một số vấn đề trong điều trị. -
Các xét nghiệm di truyền tiên đoán: Cần dự đoán xác suất xảy ra một bệnh nào đó trong quá trình sống của một người khỏe mạnh (vẫn). Đối với kế hoạch hóa gia đình, trong trường hợp các bệnh gia đình đã biết, tư vấn di truyền cũng có thể được sử dụng để dự đoán xác suất di truyền các đặc điểm bệnh khác nhau ở thế hệ con cái. Đặc biệt, trong chẩn đoán ung thư, các yếu tố di truyền khác nhau có thể được xác định cho thấy khả năng mắc một bệnh ung thư nhất định như ung thư ruột kết hoặc ung thư vú.
Các bệnh di truyền này có thể được xác định trong một xét nghiệm di truyền
Các bệnh di truyền có thể có nguồn gốc cơ chế rất khác nhau và do đó có thể khó chẩn đoán. Có những cái gọi là bệnh di truyền "monoallelic" được kích hoạt 100% bởi một gen khiếm khuyết đã biết. Mặt khác, một số gen kết hợp với nhau có thể gây ra bệnh hoặc sự thay đổi gen chỉ có thể là một yếu tố trong sự phát triển của bệnh đa yếu tố. Điều kiện tiên quyết để xác định một khiếm khuyết di truyền là gen và bệnh di truyền được biết và khám cụ thể. Việc chẩn đoán nghi ngờ với bằng chứng về một gen khiếm khuyết là cần thiết cho việc này.
Rất khó để lập một danh sách tất cả các bệnh, bởi vì các gen mới liên tục được thêm vào được sử dụng để dự đoán bệnh. Cũng nên nhớ rằng đối với nhiều bệnh, tuyên bố không đảm bảo rằng bệnh sẽ xảy ra.
-
Bệnh nhiễm sắc thể: bao gồm những bệnh phát triển từ trong bụng mẹ trong giai đoạn rất sớm. Thường thì đã có sự phân bố lệch lạc ở phía mẹ hoặc mẹ trước khi thụ tinh, dẫn đến số lượng nhiễm sắc thể ở thai nhi không chính xác. Những bệnh này thường có thể được kiểm tra khi mang thai hoặc sau đó. Có khoảng 5000 bệnh, trong đó có khoảng 1000 bệnh có thể được chẩn đoán khi mang thai. Các ví dụ cổ điển là: Trisomy 13, 18 và 21 cũng như hội chứng Klinefelter (47, XXY), hội chứng Turner (45, X), hội chứng Cri-du-chat, phenylketon niệu, xơ nang, hội chứng Marfan, các chứng loạn dưỡng cơ khác nhau và nhiều hơn nữa .
-
Dấu hiệu khối u: Chúng không cung cấp thông tin trực tiếp về sự xuất hiện của một căn bệnh, nhưng đóng vai trò như một giá trị dự đoán để có thể tìm ra khối u có thể nhanh hơn bằng cách khám và kiểm tra phòng ngừa thường xuyên do tăng nguy cơ.
-
biểu hiện thay đổi: các bệnh cũng có thể xảy ra sau này mà chưa bao giờ gây ra triệu chứng. Trong các bệnh như bệnh Huntington, đặc điểm bệnh là có (thâm nhập), nhưng bệnh thường chỉ bùng phát ở tuổi trung niên (biểu hiện). 100% tình trạng này phát triển nếu một người không chết trước thời điểm xuất hiện các triệu chứng. Vì một số bệnh chỉ biểu hiện muộn nên việc đưa trẻ đi xét nghiệm để chẩn đoán nguyên nhân là rất hợp lý để xem liệu chúng có đặc điểm trước khi các triệu chứng phát triển hay không.
chấp hành
sự chuẩn bị
Bất kỳ ai muốn thực hiện xét nghiệm di truyền trước tiên phải tham gia một buổi tư vấn di truyền ở Đức. Một cuộc tư vấn được thực hiện với bác sĩ đã được đào tạo về di truyền học ở người hoặc người có bằng cấp bổ sung. Bạn nên nghĩ trước về cây gia đình của mình ở nhà.Các câu hỏi về bệnh của những người cùng huyết thống khác thường được hỏi, vì vậy bạn nên tìm hiểu trước về gia đình mình.
Theo quy định, xét nghiệm di truyền được thực hiện trước các thủ tục chẩn đoán khác để xác định chẩn đoán nghi ngờ. Trước khi thử nghiệm di truyền, phải cung cấp thông tin rộng rãi về các rủi ro và hậu quả của việc thử nghiệm di truyền. Ngoài các rủi ro y tế, các kết quả có thể xảy ra và các hậu quả về y tế hoặc tâm lý phải được thảo luận. Không thể thực hiện xét nghiệm di truyền nếu không có sự đồng ý của những người bị ảnh hưởng.
Sau đó, xét nghiệm di truyền có thể xác nhận chẩn đoán. Vì mục đích này, các vật liệu phải được lấy có chứa vật liệu di truyền. Trong hầu hết các trường hợp, một mẫu máu đơn giản là đủ để kiểm tra các tế bào mà nó chứa. Tuy nhiên, đối với các xét nghiệm di truyền phân tử, các tế bào có nhân là cần thiết, có thể thu được các tế bào này, ví dụ, bằng cách lấy tế bào từ niêm mạc miệng hoặc từ tủy xương.
thủ tục
Sau khi tư vấn di truyền, được ràng buộc trong Đạo luật Chẩn đoán Di truyền, trong đó giải thích đầy đủ về quá trình diễn ra, một tuyên bố đồng ý sẽ được ký. Sau đó, mẫu được lấy dưới dạng nước bọt với tăm bông trong miệng. Ngoài ra, bạn có thể sử dụng máu hoặc các vật liệu khác như tóc. Tuy nhiên, chỉ có nước bọt và máu / máu cuống rốn. Các mẫu được xử lý và kiểm tra trong phòng thí nghiệm.
Các xét nghiệm khác nhau có thể được thực hiện trong phòng thí nghiệm với sự trợ giúp của một số quá trình sinh hóa để có thể chỉ ra các lỗi di truyền hoặc trình tự gen nhất định. Thử nghiệm được biết đến nhiều nhất là cái gọi là "PCR", viết tắt của "phản ứng chuỗi polymerase". Để thực hiện xét nghiệm, phải biết trước trình tự gen nào đang được tìm kiếm để xác định xem có đoạn gen này hay không. Chuỗi gen này sau đó được tái tạo nhiều lần và do đó có thể nhìn thấy được.
Kết quả phân tích chỉ có thể được mở bởi bác sĩ chăm sóc chứ không phải bất kỳ ai khác. Vào một cuộc hẹn khác, bác sĩ sẽ giải thích kết quả phân tích và có thể đưa ra quyết định liệu có cần thiết phải thực hiện các thủ tục khác hay không.
Thời gian cho đến khi có kết quả
Thời gian của xét nghiệm di truyền phụ thuộc vào chất liệu di truyền cần kiểm tra và bệnh nghi ngờ.
Các phân tích nhiễm sắc thể đòi hỏi ít thời gian hơn các phân tích di truyền phân tử phức tạp. Với phân tích nhiễm sắc thể trung bình, thời gian làm việc khoảng 10-20 ngày làm việc.
Khám thai thường được tiến hành nhanh chóng hơn. Một phân tích nhiễm sắc thể bằng cách sử dụng mô mẫu từ nhau thai có thể được thực hiện trong vòng vài ngày. Mặt khác, các tế bào từ khoang quả trước tiên phải phát triển và trưởng thành nhân tạo, có thể mất từ 2 đến 3 tuần.
Việc kiểm tra di truyền phân tử kéo dài thời gian khác nhau, tùy thuộc vào số lượng gen cần kiểm tra và kích thước của trình tự gen. Những phân tích này có thể mất vài tuần đến vài tháng.
Rủi ro
Về mặt y học, rủi ro của xét nghiệm di truyền là rất thấp. Trong hầu hết các trường hợp, mẫu nước bọt hoặc máu là đủ để phân tích di truyền. Xét nghiệm di truyền tế bào tủy xương thường chỉ được thực hiện nếu dù sao thì việc hút tủy xương đã được chỉ định. Do đó, về mặt y tế, các nguy cơ thương tích hoặc nhiễm trùng rất hiếm khi vẫn còn.
Tuy nhiên, đánh giá kết quả của xét nghiệm di truyền có thể có rủi ro. Trước khi tiến hành, nên thảo luận với bác sĩ để giải thích hậu quả và ý nghĩa của xét nghiệm di truyền.
Rủi ro là các bệnh có thể xảy ra không được nhận biết và những người bị ảnh hưởng cảm thấy một cảm giác an toàn sai. Kết quả âm tính đối với một căn bệnh không có gì đảm bảo rằng bạn sẽ không mắc bệnh. Nó có thể là một kết quả âm tính giả hoặc một đột biến tự phát gây ra bệnh.
Mặt khác, có thể kết quả sai dẫn đến căng thẳng cảm xúc và liệu pháp chuyên sâu, mặc dù không có bất kỳ nguy hiểm nào. Nguy cơ của những đánh giá không chính xác này và hiểu sai kết quả xét nghiệm sẽ tăng lên khi các xét nghiệm di truyền thương mại được thực hiện mà không có sự tham gia của bác sĩ.
Đánh giá mẫu
Mẫu được kiểm tra trong phòng thí nghiệm bằng phương pháp phù hợp với mẫu. Về nguyên tắc, chỉ những gì bác sĩ yêu cầu mới được khám. Bạn chỉ nhận được câu trả lời cho một câu hỏi cụ thể. Phòng thí nghiệm chỉ xác định xem các trình tự gen được tìm kiếm có hiện diện trong các tế bào của người được kiểm tra hay không. Sau đó, bác sĩ phải đánh giá điều này có ý nghĩa gì đối với việc chẩn đoán, căn bệnh và liệu pháp tiếp theo.
Không có phân tích đầy đủ về bộ gen, điều này là do khả năng di truyền học của con người vẫn còn được đánh giá quá cao và các giá trị thực nghiệm vẫn chưa đủ để phân tích một cách đáng tin cậy số lượng lớn như vậy. Có thể xảy ra trường hợp gán sai do có nhiều đoạn gen nhỏ. Do đó, rủi ro sai sót sẽ giảm với câu hỏi được nhắm mục tiêu. Nhưng nó không nhất thiết phải như vậy mãi mãi. Việc phân tích bộ gen ngày càng trở nên chính xác hơn và ngày càng có nhiều phần được giải mã.
Nếu một gen khiếm khuyết nào đó có thể được phát hiện, ví dụ: nếu xơ nang xảy ra, chẩn đoán được xác nhận rõ ràng. Các liệu pháp tương ứng có thể phải được bắt đầu ngay lập tức. Các xét nghiệm dự đoán, chẳng hạn như chỉnh sửa gen của các gen "BRCA" trước khi khởi phát ung thư, có thể gây ra những hậu quả khác nhau. Ngoài các quy trình chẩn đoán nghiêm ngặt hơn, việc cắt bỏ vú dự phòng và các lựa chọn liệu pháp triệt để cũng được đưa ra để phòng ngừa. Quyết định cuối cùng là của bệnh nhân.
Chi phí xét nghiệm di truyền
Giá có thể thay đổi tùy thuộc vào thử nghiệm và nhà cung cấp. Một xét nghiệm di truyền trung bình có giá từ 150 đến 200 euro. Tuy nhiên, giá có thể khác nhau rất nhiều. Theo quy định, một xét nghiệm tìm đột biến ung thư di truyền tốn ít nhất 1000 euro, nhưng nên được công ty bảo hiểm y tế chi trả nếu có bằng chứng về nguy cơ mắc bệnh.
Các xét nghiệm di truyền từ các nhà cung cấp dịch vụ thương mại nhằm kiểm tra các đặc điểm di truyền nhất định có thể có sẵn với giá chỉ 100 €. Tuy nhiên, giá trị thông tin và độ tin cậy của chúng không đáng tin cậy, đó là lý do tại sao các bài kiểm tra nghiệp dư như vậy không được khuyến khích.
Bảo hiểm y tế theo luật định thanh toán đầy đủ xét nghiệm di truyền với lý do thích hợp. Tuy nhiên, có những trường hợp ngoại lệ có thể được yêu cầu riêng từ máy tính tiền có liên quan. Điều này bao gồm, trên hết, các bài kiểm tra vì lợi ích của bản thân, trong đó không có yếu tố nguy cơ hoặc tổ tiên từ các nhóm dân tộc khác nhau được xác định. Trong trường hợp thụ tinh nhân tạo, một nghĩa vụ đồng thanh toán cũng có thể được khẳng định trong một số trường hợp nhất định, do đó chi phí không được công ty bảo hiểm y tế thanh toán đầy đủ.
Những người được bảo hiểm tư nhân thường được hoàn trả cho "điều trị y tế cần thiết" tùy thuộc vào bảo hiểm và các dịch vụ được thỏa thuận riêng. Đây là một thuật ngữ rộng và có thể được yêu cầu bất cứ lúc nào. Trong hầu hết các trường hợp, các buổi tư vấn hoặc khám chẩn đoán khác nhau cũng thuộc phạm vi của “phương pháp điều trị bệnh”.
Công ty bảo hiểm y tế có trả tiền cho xét nghiệm di truyền của tôi không?
Việc giả định chi phí của công ty bảo hiểm y tế phụ thuộc vào thử nghiệm được thực hiện.
Nếu theo hướng dẫn y tế, cần có chẩn đoán di truyền, góp phần vào việc điều tra và điều trị bệnh, các công ty bảo hiểm y tế thường chi trả cho thủ tục chẩn đoán này.
Tùy thuộc vào bảo hiểm và quyền lợi, có thể các dịch vụ cá nhân không được bảo hiểm y tế chi trả và phải được thanh toán cho tư nhân. Tuy nhiên, với một số bệnh hoặc dấu hiệu khối u, bạn có thể nhận được sự trợ giúp từ các hiệp hội và mạng lưới chính thức về căn bệnh liên quan nếu chi phí đã bị công ty bảo hiểm y tế của riêng bạn từ chối. Chỉ với một vài chi tiết về bảo hiểm của riêng bạn và lý do từ chối thanh toán chi phí, chi phí đôi khi có thể được thanh toán thông qua một hiệp hội. Tuy nhiên, bạn nên hỏi công ty bảo hiểm sức khỏe liên quan về các dịch vụ được chi trả trước khi làm xét nghiệm.
Ung thư vú - BRCA có ý nghĩa gì?
Ung thư vú là một căn bệnh thường do đa yếu tố. Điều này có nghĩa là nhiều hoàn cảnh bên trong và bên ngoài góp phần vào sự phát triển trùng hợp của ung thư vú.
Angelina Jolie là một trong những ví dụ nổi tiếng nhất về đột biến gen làm tăng nguy cơ ung thư vú. Sau khi kết quả cô bị dị tật BRCA 1 và 2, cô đã được cắt bỏ vú và buồng trứng để dự phòng.
Khoảng 5% của tất cả các trường hợp ung thư vú là do di truyền, với đột biến gen BRCA1 trong 40-50% và đột biến gen BRCA2 trong 30-40%. Những đột biến gen này làm tăng nguy cơ phát triển ung thư vú của người mang mầm bệnh lên khoảng 50-80%. Tuy nhiên, các đột biến không chỉ làm tăng khả năng mắc ung thư vú mà còn cả ung thư ruột kết và ung thư buồng trứng. Nam giới mang đột biến không chỉ làm tăng khả năng mắc ung thư vú mà còn cả ung thư tuyến tiền liệt. Tuy nhiên, không thể nói chắc chắn 100% rằng ung thư sẽ thực sự xảy ra. Tuy nhiên, trong trường hợp xét nghiệm gen bất thường, nên tận dụng các biện pháp phát hiện ung thư sớm để có thể phát hiện kịp thời khả năng mắc bệnh ung thư.
Phụ nữ nói riêng, nhưng nam giới cũng nên thực hiện xét nghiệm di truyền nếu trong gia đình có ít nhất một hoặc hai bệnh ung thư vú và / hoặc ung thư buồng trứng. Các yếu tố nguy cơ thường gặp là thời gian sinh nở lâu, mô tuyến dày đặc của vú, chế độ ăn uống và hành vi nhất định, cũng như các hoàn cảnh bên ngoài như môi trường hoặc xử lý một số chất. Phát hiện sớm chuyên sâu thông qua các quy trình chẩn đoán nghiêm ngặt hơn có thể làm tăng đáng kể tiên lượng và cơ hội điều trị có thể có trong trường hợp ung thư vú.
Những người mắc bệnh sau đây trong gia đình của họ nên được kiểm tra:
-
3 phụ nữ bị ung thư vú
-
2 phụ nữ bị ung thư buồng trứng và / hoặc ung thư vú
-
2 phụ nữ bị ung thư vú, trong đó ít nhất một phụ nữ dưới 50 tuổi mắc bệnh
-
1 người đàn ông bị ung thư vú và 1 người phụ nữ bị ung thư vú hoặc buồng trứng
-
1 phụ nữ bị ung thư vú và ung thư buồng trứng
-
1 phụ nữ dưới 50 tuổi bị ung thư vú cả 2 bên
-
1 phụ nữ dưới 35 tuổi bị ung thư vú
Để biết thêm thông tin, vui lòng đọc: Gen ung thư vú hoặc đột biến BRCA
Xét nghiệm di truyền ung thư ruột kết
Ung thư ruột kết cũng được ưa chuộng bởi nhiều ảnh hưởng bên trong và bên ngoài và các chòm sao di truyền. Chế độ ăn uống, hành vi và hoàn cảnh bên ngoài đóng một vai trò lớn hơn đáng kể trong ung thư ruột kết so với ung thư vú. Chỉ khoảng 5% của tất cả các trường hợp ung thư ruột kết có thể bắt nguồn từ sự thay đổi gen.
Nếu ung thư ruột và / hoặc ung thư dạ dày xảy ra ở những người thân ở độ tuổi sớm (dưới 50 tuổi) hoặc nếu ung thư ruột kết và / hoặc ung thư dạ dày xảy ra thường xuyên hơn, thì đây có thể là một dấu hiệu cần xét nghiệm. Các hội chứng khối u của ung thư biểu mô trực tràng không đa polyp di truyền (HNPCC hoặc hội chứng Lynch) và bệnh đa polyp tuyến gia đình (FAP) là phổ biến nhất. Sau này dẫn đến sự phát triển của nhiều polyp khi còn nhỏ, có thể biến thành khối u.
Ung thư ruột kết thường phát triển rất chậm và thường có thể khỏi ở giai đoạn đầu nếu phát hiện kịp thời. Tuy nhiên, ung thư ruột kết thường không được phát hiện vì tầm soát ung thư ruột kết bị bỏ qua và ung thư thường không gây ra triệu chứng cho đến khi khối u đã tiến triển. Nếu bạn nghi ngờ một thành phần gia đình, di truyền, bạn nên tìm lời khuyên y tế và xem xét xét nghiệm di truyền. Nếu kết quả là bất thường, cần tiến hành khám phòng ngừa thường xuyên sớm để phát hiện sớm ung thư đường tiêu hóa.
Đọc về điều này quá: Sàng lọc ung thư ruột kết có di truyền và ung thư ruột kết không
Chẩn đoán trước khi sinh (PND) - xét nghiệm di truyền khi mang thai
Từ chẩn đoán trước khi sinh được tạo thành từ các thành phần “trước” và “sinh”, có nghĩa là “trước khi sinh”. Do đó, vấn đề đặt ra là các biện pháp chẩn đoán đối với một phụ nữ mang thai để đánh giá tình trạng của đứa trẻ trong bụng mẹ. Có các phương pháp can thiệp, tức là xâm lấn và không can thiệp, tức là không xâm lấn,. Một phần quan trọng ở đây là khám siêu âm, xét nghiệm máu và lấy mẫu từ sẹo hoặc nhau thai. Chẩn đoán được sử dụng để xác định dị tật hoặc bệnh tật ở trẻ. Nó cũng có thể được sử dụng để xác định người cha. Về nguyên tắc, không phải bệnh nào cũng có thể được xác định rõ ràng, nhưng cần cố gắng làm rõ một số bệnh một cách an toàn nhất có thể và loại trừ chúng nếu cần thiết. Một kết quả không rõ ràng không nhất thiết loại trừ bệnh tật hoặc dị tật.
Tuy nhiên, trong trường hợp bất thường, thông tin này có thể rất quan trọng để có thể điều trị cho đứa trẻ trong bụng mẹ. Ví dụ, trong trường hợp thiếu máu bào thai, tức là thai nhi bị thiếu máu bẩm sinh, có thể truyền máu, điều này rất quan trọng đối với sự sống còn. Nhiều bệnh khác cũng có thể được điều trị trước khi mang thai. Tính hữu ích của việc sinh sớm, có kế hoạch cũng có thể được xác định theo cách này.
Một số thay đổi trong phân bố nhiễm sắc thể cũng có thể được phát hiện trong các xét nghiệm máu, như trường hợp của trisomies 13, 18 hoặc 21, nhưng cũng có thể là với hội chứng Turner. Kiến thức về những bất thường hoặc dị tật nhiễm sắc thể ở trẻ có thể giúp chuẩn bị và lập kế hoạch cuộc sống xa hơn.
Xác định huyết thống và nguồn gốc
Dòng dõi là phạm vi của những người thân có cấu tạo di truyền của bạn.
Một số gen nhất định nằm ở các phần khác nhau của bộ gen và do đó có thể có các kiểu thừa kế khác nhau. Nếu tiền sử gia đình có một gen khiếm khuyết, thì có thể tính toán xác suất những người họ hàng sau có khuyết tật di truyền là bao nhiêu.
Theo quan điểm phi y học, có thể thực hiện xét nghiệm di truyền để nghiên cứu phả hệ. Tuy nhiên, điều quan trọng cần biết là kết quả chỉ dựa trên xác suất và một số đặc điểm gen nhất định được gán cho một quốc gia hoặc nhóm dân tộc mà chúng xảy ra thường xuyên nhất. Một khiếm khuyết di truyền vẫn tồn tại đặc biệt trong các quần thể biệt lập của cùng một loại. Vì lý do này, các bệnh di truyền hiện diện với tần suất rất khác nhau ở các khu vực khác nhau trên thế giới. Một ví dụ về điều này là cái gọi là "beta-thalassemia", một chứng rối loạn huyết sắc tố xảy ra chủ yếu ở khu vực trung tâm.
Tuy nhiên, nguyên tắc này khá không chính xác và đã gây ra những đánh giá sai lầm nhiều lần trong quá khứ. Hầu hết các cơ sở dữ liệu cũng chứa nhiều đặc điểm Châu Âu hơn, do đó các trường hợp hiếm gặp thường không thể được chỉ định chính xác.
Cũng đọc: Bệnh thalassemia di truyền
Một vấn đề khác là một người có nhiều tổ tiên hơn các đoạn gen và một số gen có thể bị mất trong quá trình di truyền hoặc đơn giản là không thể truyền lại cho thế hệ sau. Mặc dù các trình tự riêng lẻ có thể được lọc tốt trong một số trường hợp, nhưng việc chỉ định chính xác hầu như là không thể vì sự pha trộn của các nhóm dân tộc khác nhau luôn quá nhiều để có thể tách biệt. Người ta tin rằng tất cả chúng ta đều có cùng tổ tiên cách đây 3.000-4.000 năm, điều này khiến cho việc phân biệt bằng xét nghiệm di truyền trở nên khó khăn.
Về nguyên tắc, những phân tích di truyền như vậy nên được xem xét một cách nghiêm túc. Nhân loại đã lan rộng trên nhiều lục địa khác nhau trong nhiều thiên niên kỷ và thường lẫn lộn. Do đó, đặc điểm không thể được phân định rõ ràng cho bất kỳ nhóm dân tộc nào. Tuy nhiên, do sự pha trộn lớn giữa các sắc tộc, các xét nghiệm di truyền thường được sử dụng như một lý lẽ chống lại phân biệt chủng tộc. Vì hầu như tất cả mọi người đều có thể tìm thấy những ảnh hưởng từ các quốc gia và bộ lạc khác, nên bài ngoại là điều vô nghĩa.
Kiểm tra tư cách làm cha
Người ta không chỉ có thể cố gắng giải mã dân tộc của người khác, mà còn là tình phụ tử. Nếu các mẫu của đứa trẻ và cha mẹ (bị cáo buộc) được so sánh, đứa trẻ phải có các bộ phận của cả cha và mẹ. Nếu không đúng như vậy và đứa trẻ chỉ có các bộ phận của mẹ và các bộ phận của một người không thể xác định được, điều này thường nói lên quan hệ cha con ngoại lai. Nếu một đứa trẻ được kiểm tra di truyền, cha mẹ cũng thường được kiểm tra tự động. Vì lý do này, chẩn đoán di truyền thường cảnh báo các bậc cha mẹ rằng việc kiểm tra bệnh tật của đứa trẻ có thể tiết lộ quan hệ cha con.
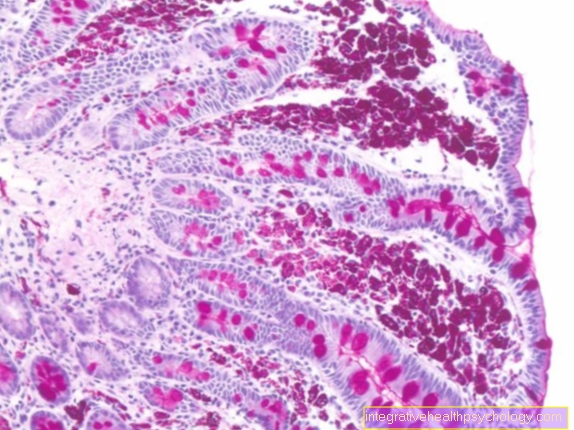
Bệnh xơ nang
Bệnh xơ nang hay còn gọi là "xơ nang", là một trong những bệnh di truyền được biết đến nhiều nhất và do hậu quả của nó nên rất đáng sợ. Nguyên nhân duy nhất là do gen bệnh lý, dẫn đến cái gọi là “kênh clorua” (kênh CFTR) được hình thành không chính xác. Kết quả là, chất tiết có độ nhớt cao hình thành trong nhiều tế bào và cơ quan của cơ thể, có thể dẫn đến các bệnh phổi, bệnh đường ruột và đặc biệt là các bệnh về tuyến tụy. Gen di truyền theo kiểu lặn, tức là bệnh chỉ xảy ra nếu cả bố và mẹ đều truyền gen bệnh cho con. Trong trường hợp trong gia đình có người mắc bệnh từ trước, cha mẹ có thể tự đi xét nghiệm để xác định xem mình có thể mang gen bệnh hay không và khả năng di truyền sang con hay không.
Các loại đột biến khác nhau thường có thể được tìm thấy trong xét nghiệm di truyền và cho phép đưa ra tuyên bố chính xác hơn về mức độ nghiêm trọng của bệnh. Vì vậy, nó là một trường hợp ít nghiêm trọng hơn nếu ống dẫn có độ dẫn điện kém hơn là nếu nó không hoạt động. Những khác biệt này đôi khi tạo ra sự khác biệt trong điều trị và cũng có thể cung cấp manh mối về tuổi thọ trong bệnh xơ nang và các ca cấy ghép đang chờ xử lý sau này. Ngay cả ngày nay với liệu pháp tối ưu, tuổi thọ trung bình chỉ là 40 năm. Phổ biến nhất là đột biến DeltaF508, trong đó số lượng kênh bị giảm và chức năng bị suy giảm.
Bạn có thể tìm thêm thông tin về chủ đề này trong các bài viết của chúng tôi:
- Tuổi thọ ở bệnh xơ nang
- Các triệu chứng của bệnh xơ nang
- Nguyên nhân của bệnh xơ nang
Không dung nạp lactose
Xét nghiệm di truyền chỉ có thể giúp phát hiện một cách hạn chế tình trạng không dung nạp lactose. Việc kiểm tra rất có thể chẩn đoán một cách đáng tin cậy chứng không dung nạp lactose bẩm sinh, nguyên phát, trong đó enzym phân tách lactose được gọi là lactase bị lỗi. Tuy nhiên, xét nghiệm di truyền không hiệu quả lắm trong trường hợp không dung nạp lactose hoặc không dung nạp lactose thứ phát. Những hình ảnh lâm sàng này phát sinh, chẳng hạn, do tổn thương ruột, nơi không còn có thể sản xuất đầy đủ lactase. Vì vậy, không có khiếm khuyết nào trong gen lactase có thể được tìm thấy theo cách này. Do đó, trước tiên nên quay lại các phương pháp kiểm tra thông thường như kiểm tra hơi thở H2. Tuy nhiên, theo nguyên tắc, các triệu chứng lâm sàng và sự cải thiện các triệu chứng khi tránh sử dụng lactose là đủ để chẩn đoán.
Có thể tìm thấy thêm về chủ đề này:
- Không dung nạp lactose
- Các triệu chứng của không dung nạp lactose
Bạn có thể phát hiện bệnh thấp khớp trong xét nghiệm di truyền không?
Trong lĩnh vực thấp khớp cũng vậy, chẩn đoán di truyền ngày càng đóng một vai trò quan trọng, vì các đặc điểm di truyền ngày càng tăng đang được nghiên cứu như các yếu tố nhân quả trong một số bệnh thấp khớp. Một trong những đặc điểm di truyền được biết đến nhiều nhất thường liên quan đến các bệnh thấp khớp là "gen HLA B-27". Nó có liên quan đến sự phát triển của các bệnh "bệnh Bechterew", bệnh vẩy nến, viêm khớp dạng thấp và nhiều bệnh khác có liên quan đến các khiếu nại về thấp khớp.
Tuy nhiên, đối với phần lớn các bệnh thấp khớp, một số khuyết tật hoặc đột biến gen cần thiết để bệnh xảy ra. Yếu tố môi trường cũng đóng một vai trò quan trọng. Hút thuốc hoặc một chế độ ăn uống không lành mạnh có thể có tác động rất lớn ở đây. Do đó, xét nghiệm di truyền thường được chỉ định nếu nghi ngờ mắc bệnh thấp khớp, nhưng giá trị thông tin của nó khá kém ở một người (vẫn) khỏe mạnh. Nhiều người không bị bệnh mang các gen khác nhau có nguy cơ mắc bệnh và khả năng thực sự bị bệnh rất khó xác định. Trong trường hợp này, xét nghiệm di truyền trước hiếm khi có hiệu quả. Tuy nhiên, nếu đó là một câu hỏi về các bệnh di truyền như bệnh huyết sắc tố, thường gây ra các vấn đề về khớp, thì một xét nghiệm di truyền để xác nhận bệnh hoàn toàn có ý nghĩa.
Bạn có thể tìm thấy mọi thứ khác về chủ đề này tại: bệnh thấp khớp
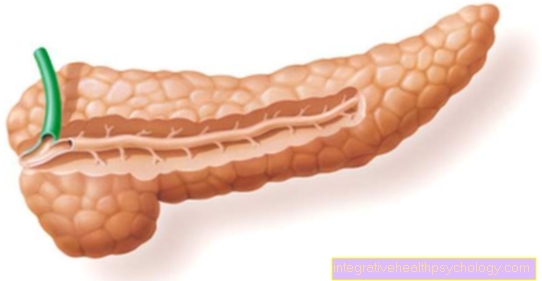
Hemochromatosis
Hemochromatosis là bệnh di truyền phổ biến nhất ở Đức chỉ được kích hoạt bởi một khiếm khuyết di truyền. Khoảng 400 người bị ảnh hưởng.
“Gen HFE” bị ảnh hưởng bị một đột biến duy nhất khiến ruột hấp thụ quá nhiều sắt. Do mức độ sắt trong máu tăng lên đáng kể và khả năng bài tiết hạn chế, chất sắt chắc chắn sẽ được lưu trữ trong các tế bào và cơ quan. Da, khớp, tuyến tụy hoặc gan bị ảnh hưởng đặc biệt. Sau này có thể bị bệnh nặng ngay từ khi còn nhỏ, về lâu dài dẫn đến xơ gan và cần phải ghép gan.
Hemochromatosis di truyền là một bệnh di truyền có thể được phát hiện một cách chắc chắn bằng cách sử dụng xét nghiệm di truyền. Nếu chẩn đoán người bệnh quá muộn, có thể đã xảy ra tổn thương khớp và cơ quan không thể hồi phục. Nhưng chỉ vì bạn mang gen bệnh lý không có nghĩa là bệnh phải bùng phát. Việc sàng lọc chung để tìm người mang gen vẫn chưa phải là quy luật. Các dấu hiệu của bệnh huyết sắc tố là khó chịu và mệt mỏi ở khớp. Nếu xét nghiệm máu cũng cho thấy có vấn đề trong cân bằng sắt, người ta nên xem xét bệnh huyết sắc tố và làm rõ nó.
Cũng đọc: Hemochromatosis hoặc các triệu chứng của hemochromatosis
Ước tính nguy cơ huyết khối trong xét nghiệm di truyền?
Sự phát triển của huyết khối luôn có nhiều yếu tố. Những ảnh hưởng quan trọng đến sự phát triển của huyết khối là tính di động kém, giảm lưu lượng máu trong tĩnh mạch, mất nước nghiêm trọng và tăng xu hướng hình thành huyết khối do các thành phần khác nhau của máu.
Nhiều thành phần trong máu dẫn đến xu hướng hình thành huyết khối có thể bị thay đổi. Điều này cũng bao gồm các yếu tố di truyền dẫn đến tăng đông máu ở một số người.
Có nhiều rối loạn bẩm sinh khác nhau của hệ thống đông máu làm tăng đáng kể nguy cơ hình thành huyết khối. Việc thử nghiệm:
-
Kháng APC (đột biến yếu tố V Leiden)
Bệnh di truyền phổ biến nhất có khuynh hướng hình thành huyết khối là kháng APC, được kích hoạt bởi cái gọi là “đột biến Yếu tố V Leiden”. -
Đột biến prothrombin
-
Đột biến antithrombin
-
Đột biến protein C hoặc S (ví dụ: thiếu protein S)
Bất kỳ ai nghi ngờ bệnh di truyền cần được làm rõ nếu có sự tích tụ trong gia đình hoặc huyết khối ở tuổi trẻ tái phát hoặc xảy ra ở các vị trí không điển hình như cánh tay.
Tìm hiểu thêm tại: Làm cách nào để nhận biết huyết khối
Các lựa chọn thay thế cho xét nghiệm di truyền
Tùy thuộc vào những gì chính xác cần được kiểm tra, người ta có thể cố gắng tìm các phương pháp chẩn đoán thay thế cho các bệnh hiện có để chứng minh chúng. Thật không may, không có biện pháp thay thế nào cho xét nghiệm di truyền nếu bạn muốn tìm hiểu xem liệu bạn có tăng nguy cơ mắc một bệnh cụ thể hay không. Đối với bất kỳ điều gì có thể là dự đoán, xét nghiệm di truyền sẽ phải được thực hiện.
Lựa chọn khác sẽ là bỏ qua xét nghiệm di truyền. Bất chấp tiền sử gia đình hoặc các yếu tố nguy cơ khác, nhiều người quyết định chống lại xét nghiệm di truyền để không tạo gánh nặng tâm lý cho bản thân khi có khả năng chẩn đoán.
Nói chung, luôn có ý nghĩa khi đi khám phòng ngừa để phát hiện ra khối u hoặc các bệnh khác ở giai đoạn sớm.


.jpg)




.jpg)