Ung thư dạ dày
Từ đồng nghĩa
Nội khoa: ung thư dạ dày
U dạ dày, Ca dạ dày, ung thư biểu mô tuyến dạ dày, u tim
Định nghĩa
Sau đó Ung thư dạ dày (ung thư dạ dày) là loại ung thư phổ biến thứ năm ở phụ nữ và thứ tư phổ biến ở nam giới. Ung thư biểu mô dạ dày là một khối u ác tính, phát triển không kiểm soát được do các tế bào của Niêm mạc dạ dày giảm dần. Nguyên nhân của ung thư dạ dày là một trong những nguyên nhân khác Nitrosamine từ thức ăn, nicotin và vi khuẩn Helicobacter pylori thảo luận. Trong hầu hết các trường hợp, khối u gây ra các triệu chứng muộn, khi nó đã tiến triển nặng. Do chẩn đoán muộn nên bệnh ung thư dạ dày thường được điều trị muộn, vì vậy mà loại ung thư này có tiên lượng rất xấu cho người bệnh.
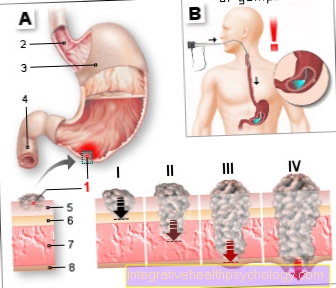
Ung thư dạ dày
Ung thư dạ dày
- Khối u (ung thư dạ dày)
- Thực quản - Thực quản
- Thân dạ dày -
Corpus Gastum - Duodenum -
Duodenum - Màng nhầy -
Tunica niêm mạc - Màng dưới niêm mạc -
Tela submucosa - Thành cơ -
Tunica muscularis - Lớp thanh mạc -
Tunica serosa
Tỷ lệ sống sót sau 5 năm:
Khối u giai đoạn I (90-100%)
Khối u giai đoạn II (80-100%)
Khối u giai đoạn III (10%)
Khối u giai đoạn IV (5%)
Quan trọng: nội soi dạ dày
Bạn có thể tìm thấy tổng quan về tất cả các hình ảnh Dr-Gumpert tại: minh họa y tế
tần số
Đỉnh cao tỷ lệ mắc ung thư dạ dày là ngoài 50 tuổi, nam giới có nguy cơ mắc ung thư dạ dày cao gấp đôi nữ giới. Tỷ lệ mắc ung thư dạ dày đang giảm trên toàn thế giới. Tuy nhiên, nó vẫn là khối u phổ biến thứ tư ở nam giới và phổ biến thứ năm ở phụ nữ. Cũng có xu hướng ủng hộ ung thư biểu mô ở vùng tim (= lối vào dạ dày, xem thêm giải phẫu cái bụng).
Tỷ lệ mắc bệnh là khoảng 10 trên 100.000 người ở Đức. Ở các quốc gia khác, ví dụ: ở Nhật Bản, ung thư dạ dày phổ biến gấp đôi. Người ta tin rằng điều này là do thói quen ăn uống khác nhau, vì tỷ lệ mắc bệnh của những người Nhật Bản di cư đến Hoa Kỳ và những người áp dụng thói quen ăn kiêng của người Mỹ không còn cao hơn.
Đọc về cách nuôi dưỡng tốt nhất trong trường hợp bị bệnh: Chế độ ăn uống trong bệnh ung thư
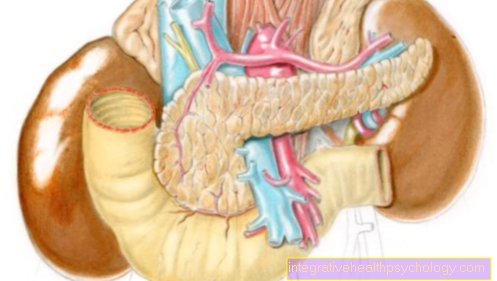
Giải phẫu dạ dày
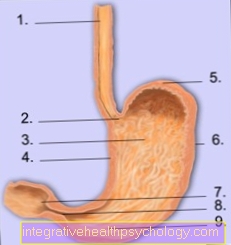
- Esophagus (gullet)
- Cardia
- Thân hình
- độ cong nhỏ
- Tiền tài trợ
- độ cong lớn
- Duodenum (tá tràng)
- Pylorus
- Antrum
Các triệu chứng và dấu hiệu
Ung thư dạ dày thường là một khối u được gọi là "thầm lặng" - có nghĩa là, nó không gây ra cảm giác gì ở giai đoạn đầu hoặc chỉ có các triệu chứng rất không cụ thể. Điều này thường có nghĩa là ung thư có thể phát triển theo thời gian và nhiều dấu hiệu đầu tiên được cho là do dạ dày nhạy cảm hoặc căng thẳng. Các triệu chứng của ung thư dạ dày chỉ xuất hiện ở giai đoạn cuối và thường rất không đặc hiệu.
Hầu hết tất cả các bệnh ung thư đều có các triệu chứng đặc trưng - cái gọi là các triệu chứng B. Điều này bao gồm sốt tái phát - thường chỉ với nhiệt độ tăng nhẹ - giảm cân không mong muốn trong thời gian ngắn và xuất hiện đổ mồ hôi ban đêm. Các triệu chứng chung khác của khối u là kém tập trung, mệt mỏi, giảm hiệu suất và mệt mỏi.
Nhiều bệnh nhân ung thư dạ dày cũng cho biết có những phàn nàn trong hệ tiêu hóa. Đau ở vùng bụng trên có thể xảy ra đặc biệt sau hoặc trong bữa ăn, thường kèm theo ợ chua, buồn nôn, hơi thở hôi từ dạ dày và áp lực vùng bụng trên. Nôn mửa có thể xảy ra đặc biệt nếu khối u nằm ở lối vào dạ dày (tim) hoặc lối ra dạ dày (môn vị).
Cũng có nhiều người thường xuyên phàn nàn về việc chán ăn và các báo cáo về cảm giác no khó chịu ngay cả sau các bữa ăn nhỏ, thường đi kèm với đầy hơi và chướng bụng. Chính những dấu hiệu này thường xảy ra trong bối cảnh của các bệnh vô hại khác về đường tiêu hóa hoặc đang bị căng thẳng nghiêm trọng và do đó thường không liên quan đến ung thư nghiêm trọng.
Vì vậy, điều quan trọng là phải hỏi ý kiến bác sĩ gia đình ngay cả khi bạn bị ợ chua tái phát hoặc đầy hơi nghiêm trọng thường xuyên để bác sĩ chẩn đoán nguyên nhân và điều trị thích hợp.
Một dấu hiệu khác của ung thư dạ dày là giảm cảm giác thèm ăn. Bệnh nhân thường đột ngột cảm thấy chán ghét một số loại thực phẩm - chủ yếu là thịt - và đột nhiên không còn dung nạp các loại thực phẩm khác. Hiện tượng này cũng có thể xảy ra trong các bệnh dạ dày khác và các loại ung thư khác (ví dụ: ung thư ruột kết).
Ở giai đoạn cuối của bệnh, có thể xuất huyết dạ dày, biểu hiện là nôn ra máu hoặc đi ngoài ra phân đen.
Đọc thêm về: Máu trong phân - đây là những nguyên nhân!
Khi bệnh tiến triển, khó nuốt (khó nuốt), đặc biệt là với các khối u ở khu vực cửa vào dạ dày và đau bụng trên, tăng lên.
Như với hầu hết các bệnh khối u, sụt cân (suy mòn do khối u), tăng nhiệt độ cơ thể (sốt khối u) và giảm hiệu suất xảy ra trong giai đoạn sau. Nếu ung thư đã lan rộng (di căn) trong ổ bụng, có thể bị tích tụ chất lỏng (cổ trướng) và sưng bụng. Trong một số trường hợp hiếm hoi, thậm chí có thể sờ thấy khối u trong bụng.
Các khối u con gái hiện có trong gan (di căn gan) có thể dẫn đến sưng và mất chức năng của gan kèm theo vàng da (vàng da). Nếu di căn (khối u con gái) xảy ra trong bộ xương, đau xương có thể xảy ra, đặc biệt nghiêm trọng và tàn phá.
Nếu một lượng lớn mô xương bị khối u phá hủy, gãy xương bệnh lý có thể xảy ra mà không do tai nạn (ví dụ: gãy thân đốt sống, gãy cổ xương đùi, v.v.). Các di căn trong phổi đôi khi gây ra khó thở (khó thở) và ho ra máu (nôn ra máu).
Vì ung thư dạ dày rất dễ điều trị, đặc biệt là ở giai đoạn đầu, bạn nên lắng nghe cơ thể của mình và không ngại đi khám, ngay cả khi bạn có các triệu chứng chung chung không cụ thể.
nguyên nhân
Nguyên nhân của ung thư dạ dày rất đa dạng và cơ chế phát triển của nó vẫn chưa được hiểu rõ. Nguy cơ phát triển ung thư dạ dày tăng lên 4-5 nếu niêm mạc dạ dày bị nhiễm vi khuẩn Helicobacter pylori. Một nửa số bệnh nhân ung thư dạ dày cũng nhiễm vi khuẩn này. Tuy nhiên, vi khuẩn này phổ biến rộng rãi và cho đến nay không phải tất cả những người bị nhiễm bệnh đều sẽ bị ung thư dạ dày trong suốt cuộc đời của họ.
Chúng cũng được tìm thấy trong thực phẩm chất ô nhiễm gây ung thư (carcinogenic) thường được thảo luận như là nguyên nhân. Ví dụ Nitrosamine, xảy ra, ví dụ, trong các sản phẩm thịt hun khói, đã xử lý, nướng hoặc ướp thịt. Một chất ô nhiễm khác là Aflatoxinđược hình thành bởi một số loại nấm mốc trong thực phẩm và cũng chứa các khối u trong thực quản và gan nguyên nhân.
Các Khói thuốc lá và uống rượu mạnh rượu cũng được coi là một yếu tố nguy cơ phát triển ung thư dạ dày.
Việc thiếu một số loại vitamin có thể được coi là một yếu tố góp phần gây ra nguy cơ ung thư. Quan trọng Vitamin sẽ là Vitamin A, C, E mô tả.
Một cái nào đó nguy cơ di truyền cũng quan trọng. Những người có thành viên cấp một trong gia đình (ví dụ như cha mẹ) bị ung thư dạ dày có nguy cơ phát triển khối u dạ dày tăng khoảng 3 đến 4 lần.
Có một ý nghĩa đặc biệt Nhóm máu A, vì những người mang nhóm máu này có xu hướng phát triển các khối u dạ dày thường xuyên hơn.
Có một số Rối loạn dạ dày những người dễ bị ung thư dạ dày.
Các viêm dạ dày tự miễn teo (loại A - viêm dạ dày) hoặc cái đó Hội chứng Menetrier (Viêm dạ dày khổng lồ), cả viêm mãn tính của màng nhầy dạ dày, làm tăng đáng kể nguy cơ phát triển ung thư dạ dày.
Polyp dạ dày (Tăng trưởng niêm mạc dạ dày), ban đầu là lành tính, có thể thoái hóa và trở thành ác tính theo thời gian. Quá trình này có thể được ghi nhận ở 20% trường hợp polyp dạ dày, do đó, việc cắt bỏ polyp trong thời gian thích hợp được khuyến khích.
Sự kết nối giữa Loét dạ dày (Loét dạ dày) và ung thư dạ dày / ung thư dạ dày vẫn chưa rõ ràng.
Mặc dù 5-10% các vết loét bị chẩn đoán nhầm là ung thư dạ dày, nhưng khi nhìn lại, bạn sẽ không bao giờ biết liệu đó có phải là vết loét dạ dày đã thoái hóa hay khối u chỉ bắt chước vẻ ngoài của vết loét dạ dày.
Tuy nhiên, thực tế là một vết loét tá tràng (ulcus duodeni) hầu như không bao giờ thoái hóa.
Một phần của dạ dày có thể được cắt bỏ khỏi phần tiếp giáp giữa dạ dày còn lại và dạ dày lộn ngược, thậm chí sau nhiều năm Ruột Phát triển thành ung thư biểu mô (u mỡ), do đó việc kiểm tra bằng nội soi dạ dày phải được thực hiện thường xuyên.
Khối u này sau đó còn được gọi là "ung thư biểu mô vùng hậu môn".
Ung thư dạ dày có di truyền không?
Nguyên nhân của ung thư dạ dày chủ yếu là do các yếu tố nguy cơ như hút thuốc lá hoặc thường xuyên bị viêm loét dạ dày. Chỉ trong một số trường hợp ung thư dạ dày là do gia tăng nguy cơ gia đình.
Tuy nhiên, có ý kiến cho rằng, khả năng mắc bệnh ung thư dạ dày nếu trong gia đình có người mắc bệnh cấp 1 cao hơn khoảng 2-3 lần. Tuy nhiên, thường không chỉ có khuynh hướng di truyền gây ra điều này mà còn có các yếu tố nguy cơ gia đình như hành vi ăn uống.
Tuy nhiên, theo quy định, người thân không được khám thêm, chẳng hạn như Nội soi dạ dày khuyên. Tuy nhiên, nếu một số thành viên trong gia đình bị ung thư dạ dày hoặc nếu bệnh ung thư xảy ra khi còn trẻ, có thể cân nhắc việc tư vấn di truyền hoặc tăng cường kiểm tra.
chẩn đoán
Kết quả của mọi chẩn đoán là phỏng vấn bệnh nhân (Anamnese). Bạn phải đặc biệt tìm kiếm các triệu chứng trên và hỏi về bệnh ung thư dạ dày thường xuyên trong gia đình. Các yếu tố rủi ro hiện có như nicotin và việc uống rượu nên luôn được hỏi.
Trong quá trình khám sức khỏe, trong một số trường hợp hiếm hoi có thể sờ thấy khối u trong bụng. Đôi khi có thể sờ thấy tuyến Virchow (hạch bạch huyết) ở xương đòn.
Khi phân tích máu (Giá trị phòng thí nghiệm) các giá trị máu nhất định có thể chỉ ra một bệnh khối u. Ví dụ, một Hàm lượng sắc tố máu (hemoglobin) trong máu cho thấy mất máu mãn tính do chảy máu khối u. Với Thử nghiệm Hemoccult tìm kiếm máu trong phân, có thể xảy ra trong trường hợp mất máu mãn tính trong Đường tiêu hóa xảy ra. Cái gọi là Dấu hiệu khối u là những chất có trong máu thường được tìm thấy trong một số loại ung thư và do đó có thể chỉ ra bệnh ung thư.
Chúng không đóng vai trò thiết yếu trong chẩn đoán ban đầu của bệnh ung thư dạ dày, vì không có dấu hiệu khối u đáng tin cậy cho bệnh này. Tuy nhiên, nếu một giá trị đánh dấu khối u nhất định được phát hiện tăng trước khi phẫu thuật và biến mất sau khi phẫu thuật, thì điểm đánh dấu này có thể được sử dụng làm điểm đánh dấu kiểm soát để ngăn chặn sự bùng phát mới của khối u (Khối u tái phát) Chẩn đoán nhanh chóng bằng xét nghiệm máu.
Để có thể chẩn đoán ung thư dạ dày, Nội soi dạ dày được thực hiện.
Minh họa ung thư dạ dày
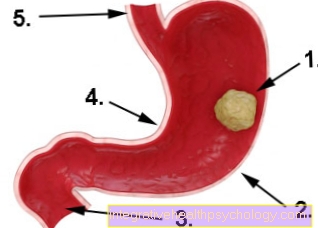
- Ung thư dạ dày
- độ cong lớn
- Duodenum (tá tràng)
- độ cong nhỏ
- thực quản
Nội soi dạ dày
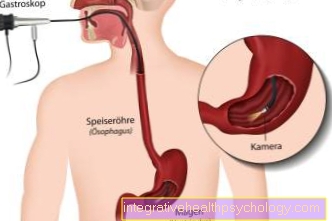
"Phản chiếu" (Nội soi) của dạ dày là phương pháp được lựa chọn để đánh giá trực tiếp và phân loại tổn thương niêm mạc và cần được tiến hành càng sớm càng tốt nếu nghi ngờ có khối u dạ dày.Trong quá trình kiểm tra này, hình ảnh từ camera ống (nội soi) mà bệnh nhân phải "nuốt" được thực quản và được chuyển vào dạ dày trên một màn hình. Trong quá trình nội soi, các mẫu mô (sinh thiết) từ các vùng niêm mạc nghi ngờ và vết loét. Một số mẫu (5-10) phải được lấy từ khu vực nghi ngờ để không bỏ sót bất kỳ thay đổi mô ác tính (ác tính) nào.
Đánh giá mô dưới Kính hiển vi (phát hiện mô học) có ý nghĩa hơn nhiều so với những phát hiện (vĩ mô) được ghi lại bằng mắt thường.
Chỉ trong mô tốt (kiểm tra mô học) mới có thể chứng minh được nghi ngờ có khối u và Loại khối u được xác định. Sự lan rộng của khối u vào các lớp của thành dạ dày cũng có thể được xác định.
Nuốt tia X
Trong quá trình kiểm tra hình ảnh không xâm lấn này, thực quản được chụp X quang trong khi bệnh nhân nuốt một phương tiện cản quang tia X. Môi trường tương phản được lắng đọng trên thành dạ dày và ruột, từ đó chúng có thể tiếp cận được để đánh giá.
Phát hiện điển hình ở bệnh ung thư dạ dày là một khối u nhô vào bên trong dạ dày. Tuy nhiên, cũng không hiếm khi thấy một hình ảnh tương tự như vết loét (loét dạ dày), do đó không thể chẩn đoán rõ ràng. Khám nghiệm này cũng có thể được sử dụng để đánh giá mức độ co thắt (hẹp) do khối u gây ra.
So với nội soi dạ dày, việc đánh giá sự thay đổi của màng nhầy bị hạn chế. Đặc biệt, việc đánh giá giữa các thay đổi lành tính (lành tính) và ác tính (ác tính) là không thể. Điều này đòi hỏi phải đánh giá trực tiếp bên trong dạ dày bằng cách soi gương với lấy mẫu mô (PE).
Giai đoạn khối u
- Xác định giai đoạn khối u (phân giai đoạn khối u):
Khi chẩn đoán ung thư dạ dày đã được xác nhận, giai đoạn của khối u sẽ được xác định để lập kế hoạch điều trị tiếp theo. Nhiều phương pháp khác nhau được sử dụng để đánh giá sự lan rộng của khối u, sự liên quan đến hạch bạch huyết và khả năng di căn xa.
- X-quang - ngực (X-quang ngực):
Chụp X-quang tổng quan của ngực (X-quang ngực) có thể cung cấp thông tin về sự liên quan của phổi và các hạch bạch huyết bị ảnh hưởng nằm ở lớp giữa (trung thất).
Đọc thêm về chủ đề: Chụp X-quang ngực (chụp X-quang ngực)
- Siêu âm (endosonography (siêu âm nội soi)):
Với siêu âm nội soi, trước tiên bệnh nhân phải “nuốt” một ống trong quá trình gây mê nhẹ, như khi nội soi dạ dày.
Tuy nhiên, trong lần kiểm tra này, một đầu siêu âm được gắn vào cuối ống thay vì camera. Với phương pháp này, bằng cách đặt đầu dò lên khối u, sự lan rộng của nó vào độ sâu (thâm nhiễm), tức là vào thành dạ dày, có thể được nhìn thấy và các hạch bạch huyết (vùng) nằm trong vùng dạ dày cũng có thể được đánh giá. - Chụp cắt lớp vi tính (CT):
Chụp cắt lớp vi tính xoắn ốc (CT xoắn ốc) có thể cung cấp thông tin về mức độ lan rộng của khối u, mối quan hệ không gian với các cơ quan lân cận, sự liên quan đến hạch bạch huyết và cả về di căn xa. Bạn cần chụp CT cả ngực (lồng ngực) và bụng (ổ bụng) để có thể đánh giá tất cả các tuyến di căn. Chụp cộng hưởng từ (MRI) cũng cho kết quả tương tự. Trong quá trình bệnh, có thể cần chụp CT hoặc MRI sọ để chẩn đoán di căn não.
Đọc thêm về chủ đề: Chụp cắt lớp vi tính
- Sonography:
Với siêu âm (siêu âm) các cơ quan trong ổ bụng được đánh giá không xâm lấn và không tiếp xúc với bức xạ. Với siêu âm vùng bụng (ổ bụng), ví dụ, di căn trong gan hoặc các hạch bạch huyết bị ảnh hưởng có thể được tiết lộ. Do phương pháp dễ sử dụng và không tạo gánh nặng cho bệnh nhân nên có thể lặp lại nhiều lần mà không cần chần chừ và dùng để theo dõi, chăm sóc theo dõi.
- Xạ hình xương:
Xạ hình xương là một xét nghiệm hình ảnh y tế hạt nhân và được sử dụng như một phần của phân đoạn khối u để phát hiện di căn xa trong bộ xương. Với mục đích này, bệnh nhân được tiêm chất phóng xạ vào tĩnh mạch và sau đó sự phân bố của chất phóng xạ trong xương được hiển thị bằng một máy ảnh đặc biệt (máy ảnh gamma). Các chất phóng xạ tích tụ trong xương và được tìm thấy với số lượng ngày càng tăng khi quá trình tái tạo và sửa chữa xương đang diễn ra. Ví dụ, ở khu vực di căn xương, có thể thấy sự tích tụ tăng lên của chất phóng xạ.
- Nội soi ổ bụng (nội soi ổ bụng):
Trong giai đoạn khối u tiến triển, đôi khi cần phải thực hiện nội soi để đánh giá chính xác mức độ khu vực và sự liên quan có thể có của phúc mạc (ung thư phúc mạc) và gan (di căn). Trong quy trình này, được thực hiện dưới gây mê toàn thân, các dụng cụ khác nhau và một máy ảnh có thể được đưa vào qua các vết rạch nhỏ trên da bụng và có thể quan sát trực tiếp sự lây lan của khối u.
Ung thư dạ dày có chữa được không?
Ung thư dạ dày có chữa được không còn phụ thuộc vào nhiều yếu tố khác nhau. Yếu tố quyết định ở đây là trên hết Thời gian chẩn đoán - Ung thư dạ dày được chẩn đoán càng sớm thì cơ hội khỏi bệnh càng cao.
Tỷ lệ sống được gọi là 5 năm ở giai đoạn 1 (ở đây khối u chưa ảnh hưởng đến khối u con gái hay hạch bạch huyết nào) là trên 90%. Trong giai đoạn cuối cùng 4, nó chỉ là dưới 5%.
Điều này là do trong điều trị ung thư dạ dày, cắt bỏ vùng bị ảnh hưởng của dạ dày là phương pháp được lựa chọn - có thể là phương pháp trước đó hóa trị liệu. Nếu có thể chụp và cắt bỏ hoàn toàn khối u thì khả năng phục hồi là rất tốt. Tuy nhiên, nếu mô khối u vẫn tồn tại, ung thư có thể to trở lại.
Nếu không thể phẫu thuật hoặc các khối u con gái đã hình thành ở các cơ quan khác, thì phải cho rằng, theo quy luật, bệnh ung thư sẽ không thể chữa khỏi vĩnh viễn. Tuy nhiên, có khả năng giữ khối u “trong tầm kiểm soát” trong một thời gian dài hơn và do đó kéo dài sự sống của bệnh nhân.
Tái phát với sự hình thành khối u mới nhiều năm sau (được gọi là tái phát) cũng có thể xảy ra. Cơ hội phục hồi phụ thuộc vào loại khối u và thời điểm chẩn đoán.
khóa học
Diễn biến của bệnh ung thư được chia thành nhiều giai đoạn khác nhau. Yếu tố quyết định ở đây là mức độ lây lan của khối u và liệu nó có ảnh hưởng đến các hạch bạch huyết hay các cơ quan khác hay không.
Nếu ung thư dạ dày ở giai đoạn đầu, nó tương đối nhỏ và chỉ có thể được tìm thấy ở các lớp bề mặt của niêm mạc dạ dày. Nếu bây giờ khối u bắt đầu phát triển, nó lan rộng trong dạ dày và cũng xâm nhập vào các lớp mô sâu hơn của niêm mạc dạ dày.
Cuối cùng, có thể xảy ra rằng anh ta cũng Phúc mạc hoặc xâm nhập vào các hạch bạch huyết xung quanh và đến các cơ quan khác, ví dụ qua đường máu - đây được gọi là di căn xa (khối u con gái).
Trong giai đoạn I-III không có di căn xa và chỉ có sự tham gia của hạch bạch huyết cô lập. Giai đoạn cuối cùng IV xuất hiện ngay khi có khối u con gái.
Diễn biến của bệnh khác nhau ở mỗi bệnh nhân và phụ thuộc phần lớn vào việc bắt đầu điều trị sớm như thế nào và hiệu quả của nó. Nếu có khối u con gái, những khối u này gây ra các biến chứng khác nhau tùy thuộc vào cơ quan bị ảnh hưởng. Do đó, mọi bệnh nhân bị ảnh hưởng nên nói chuyện trực tiếp với bác sĩ điều trị về diễn biến bệnh của họ.
Ung thư dạ dày giai đoạn cuối
Thật không may, ngày nay vẫn chưa thể chữa khỏi mọi dạng ung thư dạ dày. Nếu nói đến giai đoạn cuối, nghĩa là không thể chiến đấu hoàn toàn với căn bệnh ung thư. Điều này có thể có một số nguyên nhân.
Ung thư dạ dày phổ biến nhận ra quá muộn và đã hình thành cái gọi là di căn - nghĩa là các tế bào khối u đã định cư và hiện đang hình thành các khối u con ở các cơ quan khác. Một số khối u cũng có thể không hoạt động được bởi vì chúng quá gần với các mạch máu lớn - hoặc thậm chí phát triển cùng với chúng - và việc loại bỏ như vậy không thể thực hiện được nữa.
Ngoài ra, một số bệnh nhân không còn ở tình trạng thể chấtngười cho phép phẫu thuật, ví dụ như vì họ mắc các bệnh đi kèm nghiêm trọng hoặc vì tuổi già của họ khiến một ca phẫu thuật quá nguy hiểm.
Nếu một bệnh nhân bị ung thư dạ dày giai đoạn cuối, liệu pháp không còn tập trung vào việc đánh bại căn bệnh ung thư một lần và mãi mãi, mà là giúp người bị ảnh hưởng có thể sống lâu và không đau nhất có thể. Cách tiếp cận này đôi khi được gọi là Liệu pháp giảm nhẹ.
Liệu pháp giảm nhẹ bao gồm một số trụ cột. Một mặt, người ta cố gắng hạn chế sự phát triển của ung thư và do đó người bị ảnh hưởng càng nhiều thời gian càng tốt để cung cấp, mặt khác, một cố gắng xảy ra Để giảm bớt các khiếu nại kèm theo tốt nhất có thể. Loại thứ hai thường chủ yếu bao gồm liệu pháp giảm đau cá nhân, như ung thư dạ dày, nhưng cũng có thể là các khối u con của nó, có thể gây đau dữ dội.
Các triệu chứng đồng thời như ợ nóng và lạm phát cũng giảm. Các biến chứng như sự hình thành Cổ trướng hoặc một dấu sắc Chảy máu dạ dày chúng cũng có thể được điều trị - thường là bệnh nhân nội trú.
Trong quá trình tiếp theo, bệnh nhân cũng cần được giúp đỡ về lượng thức ăn. Ví dụ, khối u có thể tạo thành một cơn co thắt trong dạ dày khiến thức ăn không thể thoát ra ngoài được nữa. Ngoài ra còn có một số phương án điều trị cho vấn đề này, phải được thảo luận và quyết định với sự hợp tác chặt chẽ giữa bác sĩ, bệnh nhân và người thân để bệnh nhân có thể sống lâu dài với nó. Việc đào tạo cho thân nhân và bệnh nhân hoặc vận hành dịch vụ điều dưỡng thường là cần thiết.
Để giữ khối u nhỏ càng lâu càng tốt, có nhiều lựa chọn khác nhau có thể được thảo luận và lựa chọn riêng với bác sĩ chăm sóc. Loại ung thư dạ dày đóng một vai trò quyết định trong việc một lựa chọn liệu pháp có thể hoạt động hay không.
Vì vậy, có thể hóa trị liệu hoặc là Chiếu xạ hữu ích. Đối với một số ít khối u, hiện nay cũng có các loại thuốc hoạt động với các kháng thể đặc hiệu và do đó có thể "tấn công" trực tiếp khối u.
Cuối cùng, không nên bỏ qua gánh nặng tình cảm do bệnh gây ra. Các bệnh viện cũng thường cung cấp trợ giúp tâm lý và một dịch vụ xã hội có thể giúp bệnh nhân và thân nhân trong việc tổ chức chăm sóc hơn nữa và các vấn đề liên quan. Một nơi như vậy cũng có thể được tổ chức trong một khu y tế giảm nhẹ, trong đó bệnh nhân có thể được thoải mái nhất có thể lần cuối với sự giúp đỡ của các bác sĩ chuyên khoa.