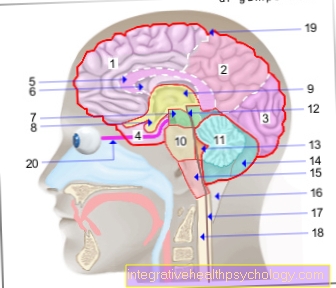
bệnh bạch cầu
Từ đồng nghĩa theo nghĩa rộng hơn
- Ung thư máu trắng
- bệnh bạch cầu dòng tủy
- bệnh bạch cầu bạch huyết
- ALL (Bệnh bạch cầu Lympha cấp tính)
- AML (Bệnh bạch cầu dòng tủy cấp tính)
- CLL (Bệnh bạch cầu Lympha mãn tính)
- CML (Bệnh bạch cầu dòng tủy mãn tính)
- Bệnh màng não leucaemica
Bạn có thể tìm thêm thông tin trong chủ đề của chúng tôi: Các bệnh về máu
Định nghĩa
Bệnh ung thư máu trắng (bệnh bạch cầu) không được hiểu là một bệnh riêng lẻ, mà là một thuật ngữ chung cho một số bệnh. Điều này có nghĩa là sự phát triển (tăng sinh) ác tính (ác tính) của hệ thống hình thành tế bào máu mà cơ thể không kiểm soát được. Điều này dẫn đến sự phát triển ác tính của các tế bào bị ảnh hưởng trong Tủy xương hoặc trong cái gọi là mô bạch huyết, ví dụ: bên trong Các hạch bạch huyết. Các tế bào thoái hóa này được rửa sạch vào máu. Sự phát triển hoặc nhân lên không kiểm soát của những tế bào này dẫn đến sự ngăn chặn sự hình thành máu "bình thường" và làm suy yếu Hệ miễn dịch, bởi vì các tế bào khỏe mạnh, không thoái hóa thực sự bị nghiền nát bởi sự phát triển nhanh chóng của các tế bào ác tính.
Thuật ngữ bệnh bạch cầu có nghĩa là "máu trắng". Chính lúc đó Rudolph Virchow, một bác sĩ nổi tiếng người Đức, người đã phân tích máu của một bệnh nhân bị ảnh hưởng vào đầu thế kỷ 19 và thấy trong ống nghiệm có Tế bào bạch cầu đã tăng lên một cách không bình thường và do đó đã đặt ra thuật ngữ này.
Các triệu chứng chung
Các triệu chứng thường rất không điển hình. Ví dụ, bệnh có thể bắt đầu với một cơn sốt. Trong khóa học có thể Đổ mồ hôi đêm được thêm vào. Chăn lông vũ sau đó sẽ ướt hết vào buổi sáng.
Đau xương cũng thường được mô tả. Trẻ em thường được chú ý bởi sự miễn cưỡng chơi hoặc nói chung là bởi sự thay đổi trong tính cách của chúng; họ mất hứng thú với những thứ từng rất thú vị đối với họ, khá thờ ơ và kiệt sức. Sự phát triển không kiểm soát của các tế bào thoái hóa thay thế sự phát triển bình thường của các tế bào quan trọng đối với hệ thống miễn dịch, vì vậy các triệu chứng xuất hiện liên quan đến tăng nhạy cảm với nhiễm trùng đến hạn, vì vậy thường xuyên hơn Viêm phổi ví dụ.
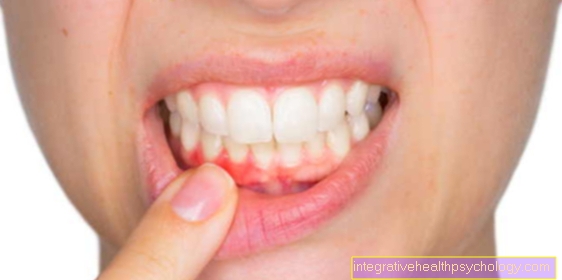
Ngoài ra, sự phát triển bình thường của các tế bào hồng cầu (hồng cầu) bị ức chế. Hệ quả là một Thiếu máu (thiếu máu), nhưng cũng Tức ngực (Cơn đau thắt ngực) hoặc là Đánh trống ngực (Đánh trống ngực) là một trong số các triệu chứng. Nếu ngăn chặn hoặc hạn chế sự gia tăng tiểu cầu trong máu (huyết khối), sẽ dẫn đến tăng chảy máu, ngay cả sau các hoạt động nhỏ như Đánh răng ví dụ. Lý do là vai trò trung tâm của tiểu cầu trong quá trình đông máu. Nếu các tế bào này quá ít (ví dụ: dưới 50.000 / µl), không thể đảm bảo cầm máu đầy đủ.
Các triệu chứng khác có thể bao gồm mở rộng các tuyến bạch huyết. Lá lách có thể sưng lên. Đặc biệt là với ALL (bệnh bạch cầu cấp tính bạch huyết), màng não (còn gọi là. Bệnh màng não leucaemica) bị mắc.
Các quả thận có thể thất bại (Suy thận), bởi vì nó thực sự bị quá tải bởi sự gia tăng vòng quay của tế bào và các chất thải tích tụ mà nó phải xử lý và do đó đặt nó bên cạnh Xuất huyết não và nhiễm trùng nghiêm trọng là một trong những nguyên nhân chính gây tử vong.
Làm thế nào để bạn nhận ra bệnh bạch cầu?
Bệnh bạch cầu không phải lúc nào cũng dễ phát hiện. Như một quy luật, không có triệu chứng "điển hình"! Tất cả các phàn nàn cũng có thể xảy ra trong bối cảnh các bệnh cảnh lâm sàng ít kịch tính hơn đáng kể nhưng thường xuyên hơn.
Do đó, chúng không phải là bằng chứng về sự hiện diện của ung thư máu. Nếu các triệu chứng vẫn tiếp tục, bạn vẫn nên hỏi ý kiến bác sĩ để làm rõ.
Các triệu chứng sau có thể giúp xác định bệnh bạch cầu:
-
Các triệu chứng giống cúm, chẳng hạn như suy nhược, sốt, đau nhức cơ thể, v.v.
-
Đổ mồ hôi ban đêm, sụt cân, mệt mỏi
-
Tăng xu hướng nhiễm trùng
-
Dấu hiệu chảy máu, chẳng hạn như vết bầm tím thường xuyên, chảy máu từ màng nhầy, chảy máu cam hoặc chảy máu da
-
xanh xao
-
Đau xương mà không có khu trú rõ ràng
-
Nhức đầu, nhấp nháy ánh sáng, rối loạn thị giác
-
Đau bụng trên
- Cứng cổ
Đọc thêm về chủ đề này tại: Làm thế nào để bạn nhận ra bệnh bạch cầu? và hút tủy xương
Bệnh bạch cầu có chữa được không?
Về nguyên tắc, câu hỏi về khả năng chữa khỏi bệnh bạch cầu không dễ trả lời. Đối với một, có rất nhiều nhiều hình dạng khác nhau của bệnh bạch cầu. Chúng khác nhau cả về liệu pháp và khả năng chữa khỏi. Mặt khác, nhiều yếu tố riêng lẻ quyết định cách Tuổi bệnh nhân hoặc thay đổi di truyền, về một thành công trị liệu.
Về cơ bản, tuy nhiên:
Bệnh bạch cầu cấp tính về nguyên tắc có thể được chữa khỏi. Ngày nay, bệnh bạch cầu nguyên bào lympho cấp tính, hay ALL, có triển vọng chữa khỏi rất tốt, đặc biệt là ở trẻ em.
Bệnh bạch cầu mãn tính tuy nhiên, thường là chỉ có thể chữa khỏi bằng cách cấy ghép tủy xương. Hóa trị một mình là không đủ ở đây. Tuy nhiên, chúng thường ít hung hăng hơn so với các dạng cấp tính, do đó những người bị ảnh hưởng có thể sống tốt với bệnh ngay cả khi không có phương pháp chữa trị vĩnh viễn.
Ngoài ra, có sự thay đổi liên tục trong liệu pháp điều trị bệnh bạch cầu do các nghiên cứu hiện đại!
Phân loại bệnh bạch cầu
Hệ thống hình thành máu của con người được cấu trúc theo thứ bậc. Từ một tế bào gốc, một số hàng tế bào phát triển trong nhiều giai đoạn trung gian, cho đến khi tế bào bạch cầu trưởng thành (bạch cầu) hoặc hồng cầu trưởng thành (hồng cầu) xuất hiện. Như với một khối u "bình thường", ví dụ: Ung thư vú hoặc ung thư ruột kết, dựa trên các tế bào thoái hóa, cũng có thể làm thoái hóa các tế bào này trong các giai đoạn phát triển khác nhau hoặc các giai đoạn trung gian và theo cách không kiểm soát, tức là không thích nghi với nhu cầu của cơ thể, chúng phát triển và do đó thay thế các dòng tế bào khác. Các tế bào được sản xuất quá mức này không thể hoạt động.
Sự trưởng thành của một tế bào được gọi là sự biệt hóa. Bệnh bạch cầu là i.a. được phân loại theo các đặc điểm phân biệt của chúng. Các tế bào bị thoái hóa có thể xuất phát từ cái gọi là dòng tủy hoặc cái gọi là tế bào tiền thân bạch huyết. Chuỗi tế bào dòng tủy (bắt đầu từ tủy xương) chứa các tế bào tiền thân của tế bào hồng cầu (hồng cầu), tiểu cầu trong máu (huyết khối) và bạch cầu hạt, đóng một vai trò cực kỳ quan trọng trong việc bảo vệ chống lại các tác nhân gây bệnh như vi khuẩn và có tên gọi là đặc tính chúng có cái gọi là hạt trong cơ thể tế bào, chứa các chất cần thiết cho quá trình phòng thủ. Thuật ngữ bạch huyết có nghĩa là các tế bào của bệnh bạch cầu bị ảnh hưởng là các tế bào tiền thân thoái hóa của các tế bào bạch huyết trưởng thành (tế bào bạch huyết).
Một hệ thống phân loại khác là mức độ trưởng thành của các tế bào bị ảnh hưởng, tức là cho dù các tế bào trưởng thành (giai đoạn phát triển muộn) hay chưa trưởng thành (giai đoạn phát triển sớm) đều bị thoái hóa. Nó cũng quan trọng đối với việc phân loại xem bệnh có biểu hiện một đợt cấp tính hay không, ví dụ: xuất hiện và trở nên tồi tệ hơn trong vòng vài tuần hoặc vài tháng, hoặc cho dù đó là một quá trình mãn tính, chậm chạp. Tuy nhiên, cách phân loại sau không còn được sử dụng thường xuyên. Tuy nhiên, cách phân loại này rất hữu ích cho việc tìm hiểu, bởi vì bệnh bạch cầu cấp tính thường bắt nguồn từ các tế bào chưa trưởng thành, sau đó càng không hiệu quả, trong khi bệnh bạch cầu mãn tính bắt nguồn từ tiền chất tế bào trưởng thành. Các loại bệnh bạch cầu phổ biến và được biết đến nhiều nhất là ALL (bệnh bạch cầu cấp tính), AML (bệnh bạch cầu dòng tủy cấp tính), CLL (bệnh bạch cầu mãn tính dòng bạch huyết) và CML (bệnh bạch cầu dòng tủy mãn tính).
Bệnh bạch cầu dòng tủy cấp tính (AML)
AML là từ viết tắt và là viết tắt của bệnh bạch cầu dòng tủy cấp tính. Nó là dạng bệnh bạch cầu phổ biến nhất ở tuổi trưởng thành. Ở Đức, 3,5 ca chẩn đoán mới trên 100.000 dân được thực hiện hàng năm. Điều này làm cho AML trở thành một trong những bệnh hiếm gặp.
Của chúng gốc tìm thấy bệnh trong tế bào tạo máu của tủy xương. Thông thường, các tế bào máu của chúng ta được hình thành ở đó theo các bước và trình tự phức tạp. Trong AML, quá trình này mất cân bằng và các tế bào "thoái hóa" riêng lẻ nhân lên một cách mất kiểm soát. Kết quả là, máu trở nên tràn ngập các tế bào bệnh bạch cầu chưa trưởng thành, rối loạn chức năng. Nếu Tế bào từ chuỗi dòng tủy thoái hóa, người ta nói về AML. Các ô này bao gồm tế bào máu đỏ (Tế bào sinh dục), Tiểu cầu (Tiểu cầu) và các bộ phận của Tế bào bạch cầu (Bạch cầu). Nguyên nhân của bệnh phần lớn không rõ ràng, nhưng tiếp xúc với bức xạ và các chất hóa học riêng lẻ đóng một vai trò quan trọng.
Ngoài thay các triệu chứng giống cúm không đặc hiệu, bị tăng nhạy cảm với nhiễm trùng, mệt mỏi mãn tính, suy nhược hoặc xanh xao. Thông thường, có thể quan sát thấy một số lượng tích tụ các vết bầm tím, chảy máu cam và xuất huyết da nhỏ. Tuy nhiên, về nguyên tắc, các tế bào bệnh bạch cầu có thể tấn công tất cả các cơ quan và do đó gây ra các triệu chứng khác nhau. Phát hiện hàng đầu là sự hiện diện của các tế bào bệnh bạch cầu, còn được gọi là bệnh nổ, trong máu và / hoặc tủy xương. Thông thường, tiểu cầu và hồng cầu thấp nghiêm trọng khi chẩn đoán.
Giống như tất cả các dạng ung thư máu cấp tính, AML là một bệnh rất mạnh. Như vậy là một bắt đầu điều trị ngay lập tức là điều cần thiết! Để đạt được tiêu diệt hoàn toàn các tế bào bệnh bạch cầu, Thuốc hóa trị liệu kết hợp với nhau. Sau đó người ta nói về liệu pháp đa hóa. Trong một số trường hợp Cấy ghép tủy xương tăng triển vọng chữa bệnh.
Nhiều trường hợp xảy ra dưới liệu pháp Phản ứng phụ trên. Chúng có thể bao gồm buồn nôn, nôn, rụng tóc, viêm niêm mạc miệng hoặc nhiễm trùng.
Các Triển vọng chữa bệnh AML thay đổi và tôi có phải không? phụ thuộc vào giai đoạn bệnh, thể và tuổi của bệnh nhân.
Bệnh bạch cầu lymphocytic mãn tính (CLL)
CLL là viết tắt của bệnh bạch cầu lymphocytic mãn tính. Khoảng 18.000 người ở Đức mắc bệnh này. Thường bị ốm hơi già sang CLL. Tuổi trung bình để chẩn đoán là từ 70 đến 72 tuổi.
Nguyên nhân của CLL nằm ở sự phát triển không kiểm soát của tế bào lympho B, một phân nhóm của bạch cầu. Trái ngược với các tế bào bạch cầu khỏe mạnh, các tế bào lympho B bị bệnh có thời gian sống sót lâu hơn đáng kể. Kết quả là, các tế bào ung thư bạch cầu không có chức năng “tràn ngập” hệ thống máu và xâm nhập vào các cơ quan, đặc biệt là các hạch bạch huyết, lá lách và gan.
CLL chạy trong khoảng một nửa số trường hợp không được chú ý trong một thời gian dài và không có triệu chứng. Thường bệnh chỉ được phát hiện tình cờ! Các khiếu nại có thể xảy ra, khá không cụ thể Mệt mỏi, sốt, sụt cân hoặc đổ mồ hôi ban đêm là. Có thể quan sát thấy sưng hạch bạch huyết không đau, ngứa mãn tính hoặc nổi mề đay ở nhiều bệnh nhân. Nghiêm trọng nhất, có thể bị hạn chế hệ thống miễn dịch liên quan đến bệnh tật. Vi khuẩn hoặc vi rút nghiêm trọng Nhiễm trùng có thể là kết quả.
Chẩn đoán Sự gia tăng bền vững các tế bào lympho và sự xuất hiện điển hình của các tế bào bệnh bạch cầu dưới kính hiển vi là những bước đột phá. Kiểm tra thêm, chẳng hạn như siêu âm bụng hoặc sinh thiết các hạch bạch huyết, có thể hỗ trợ chẩn đoán.
Theo những gì chúng ta biết ngày nay, CLL không thể chữa khỏi nếu không cấy ghép tủy xương. Các tế bào khối u phân chia rất chậm, đó là lý do tại sao bệnh tiến triển chậm. Do đó, nó là đủ để bắt đầu với kiểm tra thường xuyên. Trong các giai đoạn nâng cao, một trong những thuốc để sử dụng. Nó bao gồm sự kết hợp của hóa trị và kháng thể.
Về cơ bản, tuổi và tình trạng chung của bệnh nhân quyết định loại liệu pháp. Đây là cách CLL có triệu chứng luôn được điều trị. Nếu chẩn đoán được thực hiện một cách tình cờ và những người bị ảnh hưởng không có triệu chứng, thì có thể phân bổ điều trị.
Bệnh bạch cầu dòng tủy mãn tính (CML)
Bệnh bạch cầu dòng tủy mãn tính, gọi tắt là CML, là một dạng hiếm của bệnh ung thư máu. Vì vậy hàng năm chỉ có 1-2 người / 100.000 dân đổ bệnh.
Về nguyên tắc, mọi người ở mọi lứa tuổi đều có thể mắc bệnh. Tuy nhiên, có một sự tích lũy giữa 50 và 60 tuổi quan sát.
Điều thú vị là CML dựa trên sự thay đổi gen điển hình. Bởi vì ở hầu hết tất cả bệnh nhân CML, cái gọi là "Nhiễm sắc thể Philadelphia"Chứng minh.
Giống như tất cả các dạng bệnh bạch cầu, CML có nguồn gốc từ các tế bào tạo máu của tủy xương. Thông thường, bệnh gây ra một sinh sản không bị ức chế của bạch cầu hạt, một loại tế bào bạch cầu phụ.
Ngược lại với bệnh bạch cầu cấp tính, CML tiến triển chậm và bắt đầu với những lời phàn nàn đáng sợ. Nhìn chung, khóa học có thể được nhìn thấy trong 3 giai đoạn chia nhỏ:
- Giai đoạn mãn tính: Chẩn đoán thường được thực hiện trong giai đoạn này. Nó thường "im lặng" và có thể kéo dài đến 10 năm. Các triệu chứng điển hình có thể là mệt mỏi mãn tính, sụt cân hoặc đổ mồ hôi ban đêm. Bệnh nhân thường kêu đau bụng trên, điều này có thể được giải thích là do gan và lá lách to lên.
- Giai đoạn tăng tốc: Điều này dẫn đến suy giảm công thức máu. Những người bị ảnh hưởng có thể bị thiếu máu, xu hướng chảy máu và đau tim.
- Khủng hoảng nổ: Cuộc khủng hoảng nổ là giai đoạn cuối của CML và giống với các triệu chứng nghiêm trọng của bệnh bạch cầu cấp tính.
Trước hết, số lượng bạch cầu hạt tăng lên ồ ạt dẫn đến các triệu chứng của CML. Là một phần của trị liệu, do đó, mục đích là làm giảm các tế bào máu này. Cả hai đều đến Thuốc hóa trị liệu, cũng như những cái hiện đại kháng thể để sử dụng. Sau khi chẩn đoán, thuốc kìm tế bào nhẹ thường là đủ, do đó bệnh nhân hiếm khi phải mong đợi các tác dụng phụ nghiêm trọng.
Để theo dõi chặt chẽ sự thay đổi công thức máu, bệnh nhân CML phải kiểm soát chặt chẽ trở nên. Nếu bệnh tiến triển, a Cấy ghép tủy xương nên được xem xét.
nguyên nhân
Tia ion hóa: Sau vụ tấn công bằng bom hạt nhân ở Nhật Bản và sau vụ tai nạn lò phản ứng hạt nhân ở Chernobyl, người ta đã quan sát thấy sự gia tăng tỷ lệ mắc bệnh ALL (bệnh bạch cầu cấp tính) và AML (bệnh bạch cầu cấp dòng tủy).
Hút thuốc: Nó chủ yếu là một yếu tố nguy cơ của AML (bệnh bạch cầu dòng tủy cấp tính)
Benzen: Nó cũng là một yếu tố nguy cơ cho sự phát triển của bệnh bạch cầu. Nó cũng được tìm thấy trong khói thuốc lá.
Di truyền (di truyền): Trong hội chứng Down (hội chứng tam nhiễm thể 21), có thể quan sát thấy sự gia tăng số ca mắc bệnh bạch cầu mới.
Bạn có thể tìm thêm thông tin về trisomy 21 trong chủ đề Hội chứng Down của chúng tôi.
Hóa chất trị liệu: Khi các chất hóa trị liệu đã được sử dụng trong nhiều năm để điều trị các loại ung thư khác, nguy cơ phát triển ung thư máu sẽ tăng lên, vì các chất được sử dụng cũng làm suy giảm nghiêm trọng hệ thống tạo máu và do đó có thể gây ra sự thoái hóa trong tế bào.
Virus: Cái gọi là HTLV (Human t-cell leucaemia virus, tiếng Đức: Human T-cell leukemia virus) Virus I và II làm tăng nguy cơ phát triển một số loại bệnh bạch cầu, đặc biệt là ở các vùng như Caribê hoặc Nhật Bản. Ngoài ra, cái gọi là EBV (Virus Ebstein Barr) có thể là nguyên nhân gây ra một số dạng bệnh bạch cầu.
Bất thường về chất mang gen trong tế bào (sai lệch nhiễm sắc thể): Một trong những bất thường được biết đến nhiều nhất ở người mang gen (nhiễm sắc thể), có thể dẫn đến bệnh bạch cầu, đặc biệt là CML (bệnh bạch cầu dòng tuỷ mãn tính), là sự kết nối không điển hình (chuyển vị) của nhiễm sắc thể 9 và 22. Cái gọi là nhiễm sắc thể Philadelphia được tạo ra. Sau đó, một phân tử protein nhất định (tyrosine kinase), do kết nối không điển hình này (chuyển vị), khiến các tế bào bị ảnh hưởng nhân lên không kiểm soát được.
Tìm hiểu tất cả về chủ đề tại đây: Các tyrosine kinase.
trị liệu
Liệu pháp phù hợp với bệnh nhân phải được tạo ra cho từng bệnh nhân. Các lựa chọn điều trị chính xác cho các dạng bệnh bạch cầu riêng lẻ được đề cập trong các phần liên quan. Các lựa chọn điều trị chung cho bệnh bạch cầu được trình bày ở đây.
Một trong những lựa chọn điều trị quan trọng nhất là hóa trị, trong đó các chất ức chế tăng trưởng (kìm tế bào) được sử dụng để ngăn chặn sự phát triển không kiểm soát của các tế bào bị ảnh hưởng. Cái gọi là hóa trị liều cao là một khả năng trị liệu đặc biệt hơn nữa, dựa trên nguyên tắc sau: Hóa trị “bình thường” được sử dụng bị hạn chế về liều lượng, vì nó cũng phá hủy các tế bào khỏe mạnh của tủy xương, bởi vì các loại thuốc được sử dụng không chỉ phá hủy các tế bào thoái hóa bị phá hủy, nhưng tất cả các tế bào phân chia rất nhanh, kể cả các tế bào khỏe mạnh của hệ thống tạo máu trong tủy xương.
Trong quy trình được gọi là cấy ghép tủy xương dị sinh (người hiến tặng bên ngoài), bệnh nhân đầu tiên được hóa trị liều cao, với kiến thức và nguy cơ, tất nhiên là phá hủy hầu hết các tế bào khỏe mạnh ngoài các tế bào ác tính. Ở mức độ cách ly cao nhất đối với bệnh nhân, hiện đang cực kỳ dễ bị nhiễm trùng, các tế bào gốc của người hiến tặng bên ngoài phù hợp từ hệ thống tạo máu được sử dụng để các tế bào máu mới khỏe mạnh có thể hình thành trở lại (xem: hiến tặng tế bào gốc). Trong một số nghiên cứu, lợi ích của cái gọi là cấy ghép tế bào gốc tự thân đã được kiểm tra, theo đó các tế bào gốc khỏe mạnh được lấy ra khỏi bệnh nhân ngay cả trước khi hóa trị liều cao, sau đó được sử dụng lại sau khi hóa trị liều cao. Nó có ưu điểm là đây là các tế bào của chính cơ thể và sẽ không bị loại bỏ. Điểm bất lợi là thiếu kinh nghiệm và kiến thức lâm sàng vì đây là một thủ thuật rất mới.
Xạ trị đóng một vai trò khá phụ trong điều trị bệnh bạch cầu.
Trong những năm gần đây, ngày càng có nhiều loại thuốc tác dụng trực tiếp được phát triển. Những chất này đặc biệt nhắm vào nguyên nhân gây ra sự phát triển không kiểm soát của tế bào. Loại thuốc nổi tiếng nhất thuộc loại này là imatinib (Glivec®), đặc biệt ức chế sản phẩm của kết nối không điển hình (chuyển vị) giữa người mang gen (nhiễm sắc thể) 9 và 22, tyrosine kinase, và do đó hoạt động trực tiếp tại vị trí bị lỗi và do đó các tế bào không bị bệnh không tấn công.
Với sự ra đời của chất ức chế tyrosine kinase, tiên lượng của bệnh bạch cầu có thể được cải thiện đáng kể. Nếu bạn muốn tìm hiểu thêm về hóa trị liệu này và quan tâm đến tác dụng và tác dụng phụ của nó, chúng tôi giới thiệu trang web của chúng tôi: Hóa trị mục tiêu với chất ức chế tyrosine kinase
Bệnh bạch cầu ở trẻ em
Với khoảng 700 ca mắc mới mỗi năm, bệnh bạch cầu là bệnh ung thư phổ biến nhất ở trẻ em và thanh thiếu niên. Đa số trẻ em bị bệnh bạch cầu nguyên bào lympho cấp tính, gọi tắt là ALL. Trong phần lớn các trường hợp, nguyên nhân của bệnh bạch cầu ở trẻ em không thể được làm rõ. Tuy nhiên, sự thay đổi di truyền và ảnh hưởng từ môi trường cá nhân, chẳng hạn như tăng tiếp xúc với bức xạ, làm tăng nguy cơ mắc bệnh. Trẻ em mắc hội chứng Down cũng có nhiều khả năng phát triển một dạng bệnh bạch cầu nhất định (AML).
Bệnh bạch cầu có nguồn gốc từ các tế bào tạo máu của tủy xương. Thông thường, các tế bào máu khác nhau của chúng ta trưởng thành ở đó trong những quá trình phức tạp. Trong bệnh bạch cầu, các tế bào tiền thân riêng lẻ "thoái hóa". Kết quả là, chúng tạo ra một cách không kiểm soát được số lượng lớn các tế bào bệnh bạch cầu vô chức năng (Vụ nổ). Càng ngày, các tế bào máu khỏe mạnh càng bị dịch chuyển và các tế bào ung thư máu xâm nhập vào các cơ quan khác nhau.
Tương tự như người lớn, các triệu chứng đầu tiên ở trẻ em khá không đặc hiệu. Trẻ em bị ảnh hưởng yếu ớt, mệt mỏi và thường bơ phờ. Bệnh nhân nhỏ hơn không còn muốn chơi và đôi khi cư xử. rất thương mến. Các bậc cha mẹ thường nhận thấy rằng con của họ rất xanh xao, cũng như tích tụ các vết bầm tím hoặc xuất huyết dạng đấm. Đôi khi, chảy máu cam nhiều có thể được quan sát thấy. Vì các tế bào bạch cầu thay thế các tế bào bảo vệ miễn dịch (tế bào bạch cầu), trẻ em thường xuyên bị nhiễm trùng.
Nếu nghi ngờ bệnh bạch cầu, các khoa chuyên môn của phòng khám trẻ em (Khoa ung thư / huyết học nhi khoa) một mẫu tủy xương được lấy. Ở đó, các tế bào bệnh bạch cầu có thể được nhìn thấy trực tiếp dưới kính hiển vi. Ngoài chọc hút tủy xương, các xét nghiệm khác cũng đóng một vai trò nào đó, ví dụ: Lấy máu, siêu âm hoặc chọc dò thắt lưng (Kiểm tra dịch não), một vai trò quan trọng.
Vì bệnh bạch cầu cấp tính rất mạnh ngay cả ở trẻ em, nên bắt đầu điều trị càng sớm càng tốt. Để tiêu diệt càng nhiều tế bào bệnh bạch cầu càng tốt, liệu pháp kết hợp các chất hóa trị liệu khác nhau được sử dụng.
Liệu pháp mạnh và tích cực có nhiều tác dụng phụ (buồn nôn, rụng tóc, nôn mửa, dễ bị nhiễm trùng).
Trong trường hợp đặc biệt, cấy ghép tủy xương có thể tăng cơ hội phục hồi.
Xạ trị đôi khi được thực hiện. May mắn thay, cơ hội chữa khỏi bệnh bạch cầu ở trẻ em đã được cải thiện đáng kể trong vài thập kỷ qua. Tỷ lệ sống sót sau 5 năm của ALL thông thường là từ 80 đến 90%.
Đọc thêm về điều này dưới: Bệnh bạch cầu thời thơ ấu
tần số
Các tần số riêng lẻ của các dạng bệnh bạch cầu khác nhau được liệt kê trong các phần tương ứng. Nói chung, cần nhấn mạnh rằng một số dạng bệnh bạch cầu xảy ra thường xuyên hơn ở một số nhóm tuổi nhất định. Ví dụ, ALL (Bệnh bạch cầu Lympha cấp tính) đặc biệt là trong thời thơ ấu, trong khi nó là một hiếm ở người lớn. Các CLL (Bệnh bạch cầu Lympha mãn tính) tuy nhiên, nó cực kỳ hiếm ở trẻ em và chủ yếu xảy ra ở bệnh nhân lớn tuổi (trên 60 tuổi). Các AML (Bệnh bạch cầu dòng tủy cấp tính) là bệnh bạch cầu phổ biến nhất ở người lớn và cũng tương đối phổ biến ở trẻ em (sau ALL, bệnh bạch cầu phổ biến thứ hai ở trẻ em).
Bạn có thể tìm thêm thông tin về chủ đề này tại đây: Bệnh bạch cầu ở trẻ em