Tuyến tụy
Từ đồng nghĩa
Y khoa: tuyến tụy
Tiếng Anh: tuyến tụy
giải phẫu học
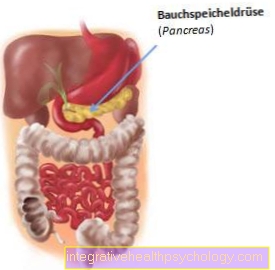
Tuyến tụy là một tuyến nặng khoảng 80g và dài từ 14 đến 18 cm và nằm ở phần bụng trên giữa ruột non và lá lách. Nó thực sự không nằm bên trong khoang bụng, mà ở rất xa phía trước cột sống. Do đó, nó không giống như nhiều cơ quan khác của đường tiêu hóa có lớp da lót trong khoang bụng (phúc mạc) được bao phủ.
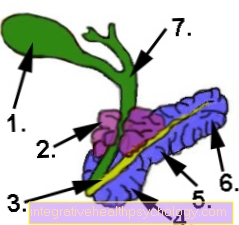
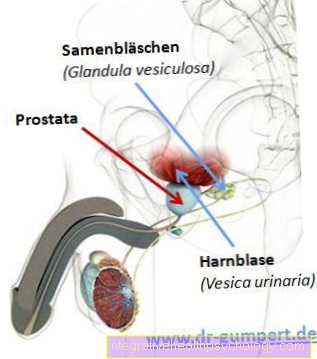
Do sự xuất hiện của nó, toàn bộ tuyến được chia thành đầu (caput), thân (corpus) và đuôi (cauda).
Minh họa tuyến tụy
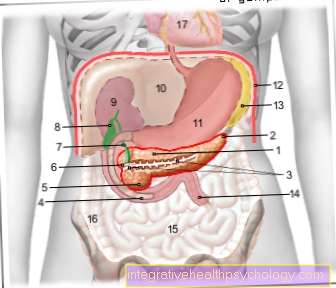
- Cơ thể
Tuyến tụy -
Corpus pancreatis - Đuôi của
Tuyến tụy -
Cauda pancreatisauda - Ống tụy
(Khóa học thực hiện chính) -
Ống tụy - Phần dưới tá tràng -
Duodenum, phân tích cú pháp thấp hơn - Đầu tuyến tụy -
Caput pancreatis - Bổ sung
Ống tụy -
Ống tụy
Accessorius - Ống mật chủ -
Ống mật chủ - Túi mật - Vesica biliaris
- Thận phải - Ren dexter
- Gan - Hepar
- Cái bụng - Khách mời
- Cơ hoành - Cơ hoành
- Lách - Bồn rửa
- Jejunum - Jejunum
- Ruột non -
Tenue ruột - Dấu hai chấm, phần tăng dần -
Dấu hai chấm tăng dần - Ngoại tâm mạc - Ngoại tâm mạc
Bạn có thể tìm thấy tổng quan về tất cả các hình ảnh Dr-Gumpert tại: minh họa y tế
Vị trí của tuyến tụy
Tuyến tụy (tuyến tụy) nằm ngang bụng trên.
Trong quá trình phát triển phôi thai, nó được bao phủ hoàn toàn bởi phúc mạc (vị trí trong phúc mạc), nhưng thay đổi vị trí của nó trong thời niên thiếu và có thể di chuyển ra sau phúc mạc sau khi sinh (phúc mạc) Tìm thấy (vị trí thứ cấp sau phúc mạc).
Do đó, tuyến tụy được gọi là Khoảng trống sau phúc mạc và ở bên phải là gan, bên trái là lá lách và về phía trước (lat. Ventral) giới hạn bởi dạ dày. Ngoài ra, còn có mối quan hệ mật thiết với động mạch chủ, tĩnh mạch chủ dưới và tá tràng (Duodenum).
Vòng hình chữ C của tá tràng tạo khung cho đầu tụy (Caput pancreatis).
Các phần còn lại của tuyến cũng có mối quan hệ giải phẫu chặt chẽ với các cấu trúc cụ thể trong ổ bụng.
Phần lớn của tuyến tụy chạy qua (Corpus) bụng trên và bắt chéo cột sống trong khu vực của đốt sống thắt lưng thứ hai.
Đuôi của tuyến tụy kéo dài đến tận vùng bụng trên bên trái mà nó tiếp giáp với thận trái và lá lách.
Một phần lồi nhỏ của tuyến tụy (quá trình không liên kết) được tìm thấy giữa đầu và cơ thể và có mối quan hệ vị trí với các mạch quan trọng nhất cung cấp cho đường ruột (động mạch và tĩnh mạch chủ trên).
Chức năng của tuyến tụy
Công việc chính của tuyến tụy là sản xuất các enzym tiêu hóa và hormone tiêu hóa.
Tại đây bạn có thể tìm thấy mọi thứ về chủ đề này: Enzyme tuyến tụy
Nội tiết tố của tuyến tụy được giải phóng trực tiếp vào máu (còn gọi là tiết nội tiết).
Enzyme là những protein có khả năng tích cực phân hủy thức ăn và chuẩn bị cho thức ăn đưa vào qua màng nhầy ruột.
Đọc thêm về chủ đề:
- Chức năng của tuyến tụy
- Chức năng của gan
- Chức năng của tuyến tụy
Các enzym đến được vị trí hoạt động của chúng trong ruột non thông qua một ống dẫn đặc biệt chạy dọc theo toàn bộ tuyến, ống tụy (lat. Ductus pancreaticus). Vì các enzym được hình thành được sử dụng để phá vỡ các thành phần thực phẩm, chúng là những chất rất mạnh. Do đó, tuyến tụy có cơ chế bảo vệ hiệu quả chống lại quá trình tự tiêu hóa: các enzym phân tách protein (peptidase) như trypsin và chymotrypsin được hình thành ở dạng tiền chất không hoạt động. Quá trình chuyển đổi thành "kéo hoạt động sinh học" diễn ra trong ruột non (nhờ một enzym gọi là enterokinase, enzym này cắt các đoạn nhỏ của trypsin tiền chất trypsinogen, do đó trypsin chức năng được sản xuất. Đây cũng là chất kích hoạt cho các hormone khác. Tuyến tụy cũng sản xuất enzym phân tách tinh bột. (Amylases), enzym phân tách chất béo (lipase) và enzym phân tách axit nucleic (ribonucleinase; chúng được sử dụng để tiêu hóa các thành phần nhân tế bào).
Tuy nhiên, tất cả các enzym được đề cập chỉ hoạt động tối ưu nếu hàm lượng axit trong môi trường của chúng không quá cao (= pH 8). Vì thức ăn đến từ dạ dày, được tiêu hóa trước bằng axit clohydric, nên axit trong dạ dày phải được trung hòa (trung hòa) trước đó. Để làm điều này, các enzym được giải phóng vào ruột non với 1-2 lít chất lỏng giàu bicarbonate (= trung hòa), tuyến tụy.
Hầu hết tuyến tụy chịu trách nhiệm về cái gọi là chức năng ngoại tiết này. Chức năng ngoại tiết là sản xuất các enzym cho đường tiêu hóa.
Toàn bộ mô của tuyến tụy - giống như nhiều tuyến khác, ví dụ: tuyến giáp - được chia thành các thùy ngăn cách với nhau bằng mô liên kết. Các mạch, dây thần kinh và mạch bạch huyết cung cấp máu cho tuyến tụy nằm trong các động mạch mô liên kết.
Các tế bào chuyên biệt, các mảnh cuối của tuyến (acini), chịu trách nhiệm sản xuất enzyme. Những enzym này giải phóng các enzym vào các ống dẫn chạy trong tuyến tụy, cuối cùng tất cả đều dẫn đến một ống dẫn chung lớn, ống tụy (xem ở trên).
Điều đặc biệt của nhiều cửa hàng nhỏ này là chúng còn có một chức năng khác: Chúng có nhiệm vụ trung hòa axit trong dạ dày bằng cách hình thành tuyến tụy.
Ngược lại, bộ phận sản xuất hormone (nội tiết) của tuyến tụy chỉ chiếm tỷ lệ nhỏ. Nó còn được gọi là cơ quan đảo: sự sắp xếp của các tế bào này theo nhóm, được tìm thấy rải rác rải rác khắp tuyến, gợi nhớ đến các đảo dưới kính hiển vi. Phổ biến nhất là khoảng 1 triệu hòn đảo ở phần phía sau (gọi là đuôi). Hormone quan trọng nhất (và với hơn 80% cũng là hormone được hình thành nhiều nhất) là insulin. Nhiệm vụ của nó là cho phép các tế bào cơ thể hấp thụ đường (glucose; sản phẩm phân hủy của thực phẩm giàu carbohydrate) và theo cách này để giảm lượng đường trong máu. Nếu thiếu hoặc thiếu hormone này sẽ dẫn đến bệnh đái tháo đường: máu trở nên quá bão hòa với lượng đường không sử dụng được.
Các tế bào sản xuất insulin được gọi là tế bào B. Mặt khác, tế bào A sản sinh ra một hormone đối nghịch, glucagon. Nếu bữa ăn cuối cùng cách đây khá lâu, nó đảm bảo rằng đường sẽ được thải ra khỏi các kho dự trữ của gan. Điều này đảm bảo rằng các cơ quan nội tạng luôn được cung cấp đầy đủ (đặc biệt là từ não, vốn phụ thuộc vào đường và không thể dựa vào các thành phần thực phẩm khác).
Chỉ có một tỷ lệ rất nhỏ sự hình thành hormone được chiếm bởi những chất truyền tin được sản xuất đặc biệt cho sự điều tiết của tuyến tụy: hormone tế bào D, somatostatin, ức chế sản xuất insulin và glucagon, cũng như phần tuyến tụy ức chế các enzym tiêu hóa (ngoại tiết) Polypeptit (PP).
Các kích thích tố được hình thành đặc biệt cho mục đích này và hệ thống thần kinh tự trị cũng chịu trách nhiệm điều chỉnh việc giải phóng các enzym. (Phần này của hệ thần kinh còn được gọi là hệ thống thần kinh tự trị, tức là độc lập, vì nó điều khiển các quá trình vô thức diễn ra trong cơ thể.
Cùng với nhau, một phần của hệ thần kinh tự chủ được gọi là hệ thần kinh phó giao cảm và hormone cholecystokinin (gọi tắt là CCK) kích thích sản xuất enzyme. Là một nội tiết tố, secrettin cũng kích thích sự giải phóng (= bài tiết) nước và bicarbonat bởi các tế bào của ống tụy.
Cả secrettin và cholecystokinin đều được sản xuất bởi các tế bào chuyên biệt gọi là tế bào S và tế bào I. Chúng nằm rải rác giữa các tế bào bề mặt trong toàn bộ đường tiêu hóa (đặc biệt là ở ruột non) và được gọi chung là tế bào nội tiết (= big enteron = ruột, tương ứng với cơ quan hoạt động chính của các hormone này).
Thông qua sự tương tác phức tạp của các cơ chế điều hòa khác nhau, toàn bộ quá trình tiêu hóa và cân bằng đường của cơ thể được điều chỉnh bởi các cơ chế tự điều chỉnh. Nguyên tắc này có thể được tìm thấy ở các bộ phận khác nhau của cơ thể, ví dụ: ở tuyến giáp.
Giá trị bình thường / giá trị máu của tuyến tụy

Một số giá trị có thể được phát hiện trong máu và / hoặc nước tiểu có thể được sử dụng để đánh giá chức năng tuyến tụy.
Vì lý do này, kiến thức về các giá trị bình thường càng cần thiết hơn đối với bác sĩ điều trị.
Amylase tuyến tụy (alpha-amylase), một loại enzyme được sử dụng để tiêu hóa carbohydrate, có thể được tìm thấy trong huyết thanh, nước tiểu 24 giờ và thậm chí trong chất lỏng từ cổ trướng.
Giá trị bình thường của một phụ nữ là khoảng 120 U / lít (U / L) trong huyết thanh và khoảng 600 U / L trong nước tiểu. Các giá trị tiêu chuẩn tương tự cũng áp dụng cho nam giới.
Thông tin thêm về chủ đề này có thể được tìm thấy tại: Alpha amylase
Ngoài ra, bilirubin (hoặc urobilinogen) có thể được phát hiện trong huyết thanh, huyết tương và nước tiểu. Định mức trong huyết thanh người lớn là từ 0,1 đến 1,2 miligam trên mỗi decilit (mg / dl). Nước tiểu bình thường không được chứa bất kỳ thành phần bilirubin nào. Liên quan đến các bệnh của tuyến tụy, giá trị bilirubin tăng cho thấy sự hiện diện của một u nang với sự thu hẹp các đường dẫn lưu của túi mật.
Số lượng bạch cầu (Bạch cầu) trong máu toàn phần hoặc nước tiểu có thể được sử dụng như một tham số. Giá trị bình thường của một người trưởng thành khỏe mạnh trong máu toàn phần là từ ít nhất 4000 đến nhiều nhất 10.000 bạch cầu trên mỗi microlít. Ở người khỏe mạnh, không phát hiện được bạch cầu trong nước tiểu, bởi vì sự bài tiết của bạch cầu với nước tiểu luôn cho thấy một quá trình bệnh lý. Trong hầu hết các trường hợp, số lượng bạch cầu tăng lên là do tình trạng viêm nhiễm trong cơ thể.
Ngoài ra, giảm nồng độ canxi trong huyết thanh và / hoặc nước tiểu gợi ý tình trạng viêm tụy (giá trị bình thường: 8,8-10,4 mg / dl).
Enzyme chymotrypsin có thể được xác định trong phân; ở những người khỏe mạnh, giá trị bình thường là khoảng 6 U / g, sự giảm có thể cho thấy sự suy giảm chức năng của tuyến tụy.
Nồng độ lipase tuyến tụy giảm cũng cho thấy giảm chức năng (giá trị bình thường: 190 U / L).
Đọc thêm về chủ đề này tại:
- Mức độ lipase
và - Lipase tăng
Các giá trị liên quan khác:
- LDH (lactate dehydrogenase)
- Mẫu: huyết thanh máu, huyết tương
- Giá trị bình thường: 120-240 U / l
- Creatinine
- Mẫu: huyết thanh, nước tiểu
- Giá trị bình thường:
Huyết thanh: khoảng 1,0 mg / dl
Nước tiểu: 28-218 mg / dl
Thông tin thêm cũng theo chủ đề của chúng tôi: Creatinine
- insulin
- Mẫu: huyết tương, huyết thanh
- Giá trị bình thường: 6-25 mU / l (lúc đói)
- Elastase 1
- Mẫu: huyết thanh máu, phân
- Giá trị bình thường:
Huyết thanh: khoảng 3,5 ng / l
Phân: 175-2500 mg / g
Thông tin thêm cũng theo chủ đề của chúng tôi: Elastase
Các triệu chứng có thể đến từ tuyến tụy
Bệnh phổ biến nhất của tuyến tụy theo nghĩa rộng nhất là cung cấp không đủ insulin quan trọng. Căn bệnh này, còn được gọi là bệnh đái tháo đường, rất phổ biến ở các nước phương Tây. Vì ban đầu nó thường không gây ra bất kỳ triệu chứng cấp tính nào nên bệnh tiểu đường thường chỉ được chẩn đoán thông qua khám định kỳ.
Viêm tụy đau hơn nhiều. Nó thường là do uống quá nhiều rượu và có thể là mãn tính hoặc cấp tính. Đặc trưng của hầu hết là những cơn đau kéo dài hoặc âm ỉ, giống như thắt lưng bắt nguồn từ dạ dày và rốn và sau đó có thể kéo ra sau lưng. Các cơn đau được mô tả là cực kỳ khó chịu và dữ dội, hầu hết thời gian, bệnh nhân cũng có thể trạng kém, có thể kèm theo da xanh xao, suy nhược rõ rệt hoặc sốt cao. Ngoài việc uống rượu cấp tính và mãn tính, các biện pháp chẩn đoán như cái gọi là ERCP (một cuộc kiểm tra trong đó một chất cản quang được tiêm vào ống dẫn mật và tuyến tụy) dẫn đến viêm tụy. Về mặt chẩn đoán, bụng trên mềm, đau lưng và số lượng máu đáng chú ý (tăng mức lipase và mức độ viêm) cho thấy tuyến tụy bị viêm.
Trong siêu âm, người ta thường có thể thấy một cơ quan bị sưng với dịch viêm thường được rửa sạch xung quanh nó. Cuộc khảo sát y tế và hơn hết là tài liệu chính xác về việc uống rượu có thể cung cấp thêm thông tin quan trọng về việc liệu đó có phải là bệnh viêm tụy hay không.
Khi đã chẩn đoán được tình trạng viêm tụy, việc điều trị phải được bắt đầu ngay lập tức, vì việc chờ đợi thêm có thể dẫn đến tình trạng đôi khi đe dọa đến tính mạng. Theo quy định, bệnh nhân phải kiêng dinh dưỡng 24 giờ sau khi phát hiện bệnh. Sau đó, có thể bắt đầu lại chế độ ăn chậm.
Điều quan trọng là bệnh nhân không uống rượu. Ngoài các biện pháp kiêng khem này, cần bắt đầu điều trị kháng sinh ngay lập tức và thực hiện nhất quán. Trong một số trường hợp, có thể cần truyền kháng sinh cho bệnh nhân.
Các bệnh khác ít phổ biến hơn một chút có tính chất ngoại tiết. Ngoài việc tiết ra insulin, tuyến tụy đóng một vai trò quan trọng trong quá trình tiêu hóa và phân hủy các chất khác nhau trong thức ăn. Các enzym này được tạo ra trong tuyến tụy và được giải phóng vào đường tiêu hóa khi cần thiết, nơi chúng được thêm vào thức ăn được tiêu hóa. Nếu có cái gọi là suy tuyến tụy, tức là tuyến tụy yếu, các enzym quan trọng để phân hủy thức ăn không còn có thể được giải phóng với số lượng cần thiết.
Do đó, thức ăn ăn vào không còn bị phân hủy như bình thường. Đi tiêu thường phản ứng với phân nhão hoặc tiêu chảy loãng.
Đây cũng là một trong những triệu chứng suy tuyến tụy đầu tiên mà người bệnh trình báo. Tiêu chảy không thuyên giảm khi dùng thuốc hoặc tái phát ngay sau khi ngừng thuốc tương ứng.
Perenterol đôi khi được dùng cho bệnh tiêu chảy nặng. Nó là một chế phẩm men có nhiệm vụ làm đặc phân.
Đôi khi suy tuyến tụy cũng có thể dẫn đến cải thiện một chút các triệu chứng, tuy nhiên, triệu chứng lại giảm đi sau khi ngừng thuốc. Sự nghi ngờ lúc này thường là phản ứng không dung nạp của ruột.
Các phản ứng không dung nạp phổ biến nhất là không dung nạp lactose, không dung nạp fructose và gluten. Tất cả chúng đều có thể được kiểm tra và nên làm điều này nếu bạn bị tiêu chảy tái phát. Nếu tất cả các xét nghiệm đều bình thường, có thể nguyên nhân gây tiêu chảy là do suy tuyến tụy hiếm gặp hơn. Vì mục đích này, các xét nghiệm đặc biệt được thực hiện trong phân và trong máu trước khi có thể đưa ra chẩn đoán tương ứng.
Nếu được chẩn đoán là suy tụy thì phải điều trị ngay. Theo quy định, điều này được kết hợp với tài liệu chính xác về lượng thực phẩm tiêu thụ. Vì điều đặc biệt quan trọng là bệnh nhân mắc bệnh này ăn gì mỗi ngày. Trong hầu hết các trường hợp, các enzym bị thiếu, do tuyến tụy sản xuất không đủ, sau đó được dùng cho bệnh nhân dưới dạng viên thuốc đều đặn. Tùy thuộc vào tình trạng tiêu chảy có đỡ hay không mà phải giảm hoặc tăng liều lượng men tiêu hóa.
Theo nguyên tắc, suy tuyến tụy là một chẩn đoán lâu dài, tức là tuyến tụy sẽ không thể tự sản xuất đủ các enzym bị thiếu.
Một trường hợp ngoại lệ là suy tuyến tụy do viêm. Tuy nhiên, theo quy luật, các enzym bị thiếu phải được tiêu thụ trong suốt cuộc đời.
Đọc thêm về chủ đề: Các triệu chứng của tuyến tụy
Các bệnh về tuyến tụy
U nang tuyến tụy

U nang tuyến tụy (U nang tuyến tụy) là một khoang mô kín, giống như bong bóng trong mô tuyến thường chứa đầy chất lỏng.
Các chất lỏng có thể có trong u nang là dịch mô, máu và / hoặc mủ.
U nang điển hình của tuyến tụy được chia thành hai lớp, u nang thực sự và được gọi là nang giả. Một u nang tuyến tụy thực sự được lót bằng biểu mô và thường không chứa bất kỳ enzym tự nhiên nào từ cơ quan tuyến này (Lipase, amylase). Nang giả thường phát triển liên quan đến một tai nạn trong đó tuyến tụy bị bầm tím hoặc rách. Ngược lại với nang thực, nang giả không được bao bọc bởi biểu mô mà bởi mô liên kết. Vì các enzym tuyến tụy, khi được giải phóng trong mô, góp phần vào quá trình tự tiêu hóa, nên loại u nang này đặc biệt nguy hiểm. Chất lỏng điển hình bên trong u nang là máu và / hoặc các mảnh vụn tế bào chết.
Một u nang tuyến tụy là một vấn đề cực kỳ đau đớn. Cảm giác đau không chỉ giới hạn ở vùng bụng trên mà thường lan ra sau lưng, đặc biệt ở mức cột sống thắt lưng. Sự xuất hiện của cơn đau lưng không thể giải thích được là một dấu hiệu rõ ràng cho thấy sự hiện diện của u nang. Ngoài ra, họ biểu hiện bản thân là cơn đau giống như đau bụng.
Điều này có nghĩa là chúng giống với các cơn co thắt trong quá trình sinh nở, chúng không tốt lên hoặc xấu đi thông qua một số cử động hoặc tư thế giảm đau và tình trạng của bệnh nhân liên tục thay đổi giữa không có triệu chứng và hạn chế nghiêm trọng bởi cơn đau.
U nang tuyến tụy có thể được hình dung bằng siêu âm cũng như chụp cắt lớp vi tính (CT). Sau khi chẩn đoán thành công, tình trạng của tuyến được quan sát đầu tiên, điều này có ý nghĩa bởi vì nhiều u nang trong mô tụy tự biến mất và không cần điều trị. Tiết dịch có thể giúp giảm các triệu chứng cực kỳ nghiêm trọng.
Bác sĩ chăm sóc sẽ tiếp cận được tuyến tụy bằng cách tạo một lỗ trên thành dạ dày hoặc ruột, mở nang tụy và mở một ống nhựa nhỏ (Stent) chèn. Điều này cho phép chất lỏng tích tụ bên trong u nang thoát ra ngoài. Stent được lấy ra sau khoảng 3 đến 4 tháng.
Các biến chứng có thể xảy ra của u nang tuyến tụy là chảy máu, hình thành áp xe, giữ nước trong ổ bụng (Cổ trướng) và / hoặc sự thu hẹp các đường dẫn lưu của túi mật. Điều này dẫn đến nhiều trường hợp được gọi là "vàng da" (Vàng da) hiện tượng đã biết.
Viêm tuyến tụy
Nguyên nhân chính gây viêm tuyến tụy là do uống quá nhiều rượu mãn tính hoặc cấp tính. Ngoài ra, viêm tụy cũng là một biến chứng của cái gọi là ERCP, một phương pháp khám để chẩn đoán tuyến tụy ở đó. Nội soi được sử dụng để bơm chất cản quang vào ống tụy. Trong một số trường hợp, điều này có thể dẫn đến viêm tụy, sau đó phải được điều trị nhanh chóng.
Các triệu chứng đầu tiên của viêm tụy là những cơn đau hình vành đai kéo dài từ bụng trên rốn đến lưng. Bụng ấn rất đau, tính chất đau âm ỉ. Điểm chính của cơn đau là giữa rốn và bờ dưới của xương ức ngang với dạ dày. Người bệnh đôi khi bị ảnh hưởng nặng nề bởi cơn đau và không còn có thể thực hiện các cử động bình thường như xoay người hoặc cúi người về phía trước hoặc phía sau mà không đau.
Ngoài cơn đau, bệnh nhân đôi khi có tình trạng tổng quát rất kém, đôi khi màu da tái xám cho thấy bệnh nhân đang mắc bệnh hiểm nghèo, có khi nguy hiểm đến tính mạng. Một triệu chứng thường xuyên đi kèm cũng là sốt, ở một số bệnh nhân có thể cao 39-40 độ và cần hạ sốt gấp.
Tùy thuộc vào mức độ viêm của tuyến tụy, cơ quan này cũng có thể giải phóng không đủ enzyme, do đó có thể gây ảnh hưởng nghiêm trọng đến tiêu hóa và chuyển hóa đường. Điều này có thể dẫn đến phân béo và tiêu chảy, vì thức ăn không còn có thể được phân hủy và chế biến đúng cách miễn là tuyến tụy đang trong tình trạng bị viêm nặng. Nó cũng có thể dẫn đến lượng đường trong máu cao, do tuyến tụy tiết ra insulin không đủ.
Ngoài những lời phàn nàn, cuộc khảo sát chi tiết về bệnh nhân có thể chứng minh sự nghi ngờ về bệnh viêm tụy. Điều cần thiết là phải hỏi bệnh nhân xem họ có uống rượu thường xuyên hay quá mức hay họ đã khám tuyến tụy trong vài tháng hoặc vài tuần qua hay không. Cơ sở là nguyên nhân của viêm tụy thường là lạm dụng rượu, cũng như cái được gọi là ERCP (nội soi chụp mật tụy ngược dòng kiểm tra túi mật, đường mật và tuyến tụy) tuyến tụy có thể bị viêm do tiêm chất cản quang.
Chẩn đoán diễn ra trong số những thứ khác thông qua một siêu âm quét. Ở đây có thể nhìn thấy tuyến tụy căng phồng hình đám mây.
Ngoài việc kiêng rượu và kiêng ăn trong 24 giờ, điều trị bằng thuốc kháng sinh là cách giúp bệnh nhân sớm hết triệu chứng. Trong một số trường hợp nghiêm trọng, các bộ phận của tuyến tụy cần phải được phẫu thuật cắt bỏ.
Đọc thêm về chủ đề này tại: Viêm tuyến tụy
Đau tuyến tụy
Cơn đau từ tuyến tụy có thể tự biểu hiện theo những cách khác nhau. Thường thì chúng không được nhận biết rõ ràng như vậy. Tùy theo nguyên nhân và mức độ bệnh mà cơn đau có thể lan tỏa ra toàn bộ vùng bụng.
Nhưng chúng cũng có thể được cảm nhận theo cách có thể bản địa hóa. Chúng thường xuất hiện ở khu vực bụng trên (còn gọi là thượng vị) và tỏa ra theo hình vành đai trên toàn bộ bụng trên và ra phía sau. Bạn cũng có thể chỉ bị đau ở lưng hoặc bên trái ngang với tuyến tụy. Cơn đau có tính chất khác nhau tùy thuộc vào nguyên nhân. Trong trường hợp các bệnh cấp tính hơn, chẳng hạn như viêm, chúng thường đâm hơn, trong các bệnh mãn tính, chẳng hạn như thay đổi khối u, cơn đau được mô tả là khá âm ỉ.
Vì cơn đau tụy thường được phát hiện muộn nên điều quan trọng là phải hành động nhanh chóng khi nó xảy ra. Nếu cơn đau như vậy kéo dài trong một thời gian dài, điều này chắc chắn nên được bác sĩ làm rõ.
Tại sao tuyến tụy bị bệnh lại gây đau lưng?
Với các bệnh về tuyến tụy, đau lưng là điều thường thấy. Điều này có thể được giải thích bởi vị trí của tuyến tụy ở vùng bụng trên. Nó nằm ở phía sau của khoang bụng, ngang với đốt sống ngực dưới. Do sự gần gũi về mặt giải phẫu với cột sống ở khu vực gần lưng, nhiều thay đổi bệnh lý ở tuyến tụy được biểu hiện bằng chứng đau lưng ở mức độ này. Cơn đau lưng thường có dạng đai và tỏa ra toàn bộ vùng lưng ở độ cao này.
Cần nhớ rằng, cơn đau lưng có thể chỉ là biểu hiện của việc tuyến tụy bị kích thích nhẹ mà còn là biểu hiện của một bệnh lý nghiêm trọng của tuyến tụy. Vì điều này thường khó phân biệt, nên bác sĩ cần được tư vấn trong trường hợp đau lưng kéo dài.
Bạn có thể tham khảo thêm về chủ đề "Đau do tuyến tụy" tại: Viêm tuyến tụy
Tuyến tụy yếu
Tuyến tụy suy yếu có nghĩa là tuyến tụy không thể hoạt động bình thường. Điều này đặc biệt rõ ràng trong quá trình tiêu hóa: tuyến tụy chịu trách nhiệm sản xuất hầu hết các enzym tiêu hóa. Chúng cần thiết để phá vỡ các thành phần khác nhau của thực phẩm, tức là protein, chất béo và đường, để sau đó chúng có thể được hấp thụ trong ruột và lưu trữ trong cơ thể. Nếu tuyến tụy trở nên yếu, các enzym tiêu hóa, chẳng hạn như trypsin hoặc cholesterol esterase, chỉ có thể được giải phóng ở mức độ giảm và có hiệu quả. Điều này đặc biệt rõ ràng ở dạng đầy hơi, chán ăn và không dung nạp thức ăn. Vì những triệu chứng này nói lên những nguyên nhân khác, chẳng hạn như hội chứng ruột kích thích hoặc một vấn đề với túi mật, suy yếu tuyến tụy hiếm khi được chẩn đoán như vậy.
Cũng đọc: Cholesterol Esterase - Đó là những gì nó quan trọng!
Sự suy yếu của tuyến tụy cũng thường gây ra cái gọi là phân béo.
Có thể tìm thấy thêm về chủ đề này: Phân béo
Tuyến tụy hoạt động quá mức - nó có tồn tại không?
Tuyến tụy hoạt động quá mức là một căn bệnh cực kỳ hiếm gặp và hiếm khi xảy ra. Tùy thuộc vào phần bị ảnh hưởng của tuyến tụy, điều này dẫn đến sản xuất quá nhiều các enzym khác nhau để tiêu hóa (trong trường hợp tăng chức năng ngoại tiết) và insulin (trong trường hợp tăng chức năng nội tiết). Sau đó có thể tự biểu hiện thành hạ đường huyết, tùy thuộc vào mức độ của chức năng quá mức. Điều này có thể được ngăn ngừa bằng cách ăn nhiều bữa nhỏ thường xuyên.
Tụy béo - Tại sao?
Tuyến tụy nhiễm mỡ có thể phát triển do nhiều bệnh khác nhau. Một trong những nguyên nhân phổ biến và được nhiều người biết đến là uống quá nhiều rượu. Điều này dẫn đến tình trạng viêm cấp tính của tuyến tụy. Trong một thời gian dài, các mô của tuyến tụy có thể bị tổn thương và chết. Ở một số bệnh nhân, biểu hiện của nó là tăng chất béo tích tụ trong tuyến tụy.
Một nguyên nhân khác có thể khiến tuyến tụy bị béo phì là do di chứng của chứng viêm có nguồn gốc khác, tức là tình trạng viêm do nguyên nhân khác ngoài việc uống quá nhiều rượu. Đây có thể là tình trạng viêm do mật có vấn đề khiến mật tích tụ trong tuyến tụy. Ngoài ra, một số loại thuốc, bệnh đái tháo đường hoặc bệnh vàng da (vàng da) do gan gây ra có thể dẫn đến viêm tuyến tụy, làm tăng chất béo sau khi bệnh đã lành.
Sỏi trong tuyến tụy
Một viên sỏi trong tuyến tụy thường khá hiếm, nhưng càng nguy hiểm hơn. Đây là một loại sỏi mật có thể di chuyển vào tuyến tụy thông qua lỗ thông của đường mật và ống dẫn lưu tụy. Kết quả là dịch tiết từ tuyến tụy không thể chảy xuống ruột. Thay vào đó, nó tích tụ và thay vào đó bắt đầu tiêu hóa mô tuyến của chính nó. Do đó, đây là một bệnh cảnh lâm sàng cấp tính, rất nguy hiểm, biểu hiện của bệnh viêm tụy cấp và cần được điều trị càng sớm càng tốt.
Thông tin thêm có thể được tìm thấy tại: Các biến chứng của viêm túi mật
Vôi hóa trong tuyến tụy
Vôi hóa trong tuyến tụy thường xảy ra như một phần của tình trạng viêm mãn tính. Điều này dẫn đến những thay đổi lâu dài trong mô tuyến. Chúng bao gồm lắng đọng các chất tiết tiêu hóa được sản xuất và thải ra bởi tuyến tụy. Nếu chất này không thể chảy vào ruột đúng cách, các chất cặn bã vẫn còn trong ống dẫn, có thể tích tụ trong một thời gian dài. Các kết quả vôi hóa có thể được bác sĩ nhìn thấy khi kiểm tra siêu âm, tùy thuộc vào mức độ nghiêm trọng.
Ung thư tuyến tụy
Ung thư tuyến tụy là một khối u ác tính của tuyến tụy.
Nguyên nhân có thể bao gồm uống rượu mãn tính và tái phát viêm tụy.
Theo quy luật, ung thư tuyến tụy được chẩn đoán rất muộn vì nó gây ra các triệu chứng ở bệnh nhân muộn. Theo nguyên tắc, bệnh nhân không cảm thấy đau nhưng phàn nàn về màu sẫm của nước tiểu và màu sáng hơn của phân.
Trong một số trường hợp, da và kết mạc có thể chuyển sang màu vàng.
Vì tuyến tụy cũng chịu trách nhiệm sản xuất insulin, nên có thể xảy ra trường hợp cơ quan này không thể sản xuất đủ insulin trong trường hợp bị ung thư.
Điều này dẫn đến tăng lượng đường trong máu, thường được chẩn đoán.
Nếu nghi ngờ một khối u ác tính (khối u) của tuyến tụy, việc kiểm tra siêu âm được thực hiện trước tiên. Tuy nhiên, không phải lúc nào người ta cũng có thể biết được liệu có ung thư ác tính hay không.
Chụp CT hoặc MRI khoang bụng của tuyến tụy có thể cung cấp thông tin đáng tin cậy hơn về việc liệu có bệnh như vậy hay không.
Người ta chỉ có thể biết chắc chắn liệu một khối u ác tính trong tuyến tụy có thông qua một vết chọc, thường được kiểm soát bằng CT hay không. Tại V.a. ung thư tuyến tụy, các lỗ thủng thường không được thực hiện, vì di căn có thể được kích hoạt bởi vết thủng.
Các lựa chọn điều trị cho bệnh ung thư tuyến tụy khá hạn chế. Hóa trị có thể được sử dụng để cố gắng ngăn chặn sự tiến triển của bệnh, và cái gọi là phẫu thuật Whipple thường được sử dụng, trong đó các phần của tuyến tụy được loại bỏ.
Cơ hội sống sót:
Tiên lượng chữa bệnh và sống sót phụ thuộc vào chẩn đoán ung thư tuyến tụy, đặc biệt là vào các giai đoạn.
Cái gọi là giai đoạn là cần thiết để kiểm tra xem khối u đã di căn đến đâu trong cơ thể người bệnh.
Điều quan trọng nhất là liệu khối u có vượt qua mô của tuyến tụy và ảnh hưởng đến các mô xung quanh hay không.
Việc tìm hiểu xem đã có di căn xa ở các cơ quan khác hay chưa và các hạch bạch huyết của cơ thể đã bị ảnh hưởng chưa.
Tùy thuộc vào cách diễn ra của giai đoạn này, thời gian tồn tại thống kê dài hơn hoặc ngắn hơn có thể được giả định.
Trong ung thư học, tiên lượng và cơ hội sống sót được thực hiện với cái gọi là Tỷ lệ sống sót 5 năm mô tả.
Nó được đưa ra dưới dạng tỷ lệ phần trăm và cho biết có bao nhiêu bệnh nhân bị ảnh hưởng trung bình vẫn còn sống sau khoảng thời gian 5 năm.
Nó không nói gì về chất lượng cuộc sống hoặc các biến chứng có thể xảy ra, chỉ là liệu ai đó vẫn còn sống.
Nếu ung thư tuyến tụy đã di chuyển ra ngoài biên giới các cơ quan và xâm nhập vào các cơ quan xung quanh cũng như đã ảnh hưởng đến hệ thống bạch huyết và đường mật đã bị thu hẹp, một phương pháp điều trị, tức là hoạt động chữa bệnh quyết định và chỉ áp dụng một khái niệm giảm nhẹ.
Khái niệm điều trị giảm nhẹ không được hiểu là một phương pháp chữa bệnh, mà là một phương pháp giảm đau. Trong trường hợp này bệnh không thể khỏi và tất yếu dẫn đến tử vong. Nếu lựa chọn phương pháp điều trị như vậy, tỷ lệ sống sót sau 5 năm là 0%, tức là không có bệnh nhân nào còn sống sau 5 năm.
Nếu một khái niệm chữa bệnh được chọn, tức là nếu các biện pháp như phẫu thuật hoặc hóa trị được thực hiện, cơ hội sống sót sẽ tăng lên. Trong trường hợp này, người ta nói về tỷ lệ sống sót sau 5 năm khoảng 40%. Vì vậy, sau 5 năm, 40% bệnh nhân được điều trị tích cực vẫn còn sống, tình trạng của họ không được mô tả.
Thậm chí không có bao nhiêu bệnh nhân vẫn còn sống sau 6-10 năm.
Việc hơn một nửa số bệnh nhân được điều trị tử vong sau 5 năm cho thấy mức độ nghiêm trọng của căn bệnh này. Ngoài ra còn có tỷ lệ sống sót trung bình 5 năm, cho thấy tất cả tỷ lệ sống sót của một căn bệnh là trung bình. Vì có một số phương pháp điều trị cũng được sử dụng riêng lẻ nên tiên lượng trung bình không quá có ý nghĩa.
Tỷ lệ sống sót trung bình 5 năm đối với ung thư tuyến tụy là 10-15%. Điều đó có nghĩa là trung bình chỉ có 10-15% bệnh nhân sống sót sau 5 năm.
Dấu hiệu:
Dấu hiệu của bệnh ung thư tuyến tụy rất khó nhận biết, cũng do những triệu chứng đầu tiên xuất hiện rất muộn.
Nếu ung thư tuyến tụy được phát hiện sớm, thường là vấn đề của việc khám định kỳ, các phát hiện thứ cấp bao gồm các giá trị bất thường, ví dụ: trong công thức máu hoặc trong hình ảnh siêu âm.
Các triệu chứng đầu tiên, đó là lý do tại sao bác sĩ thường được tư vấn, có thể là đau lưng, có hình dạng thắt lưng ở mức tuyến tụy hoặc đau bụng kéo ra phía sau.
Vì đây là những triệu chứng hoàn toàn không đặc hiệu, nghi ngờ đầu tiên có lẽ sẽ không bao giờ là ung thư tuyến tụy, đó là lý do tại sao thời gian quý giá cũng có thể trôi qua ở đây.
Tuy nhiên, phần lớn bệnh nhân đến khám với biểu hiện không rõ ràng gọi là vàng da, vàng da và kết mạc.
Vàng da hoàn toàn không đau và chỉ cho thấy có vấn đề với bilirubin huyết sắc tố, ví dụ: gan bị tổn thương, hoặc nếu có vấn đề với việc thoát mật trong đường mật hoặc tuyến tụy.
Trong trường hợp vàng da, ngoài gan phải khám kỹ thêm tuyến tụy.
Đôi khi, bệnh nhân nhận thấy lượng đường trong máu đột ngột tăng mạnh. Theo quy định, những bệnh nhân này bị đái tháo đường và được điều trị bằng insulin. Tuy nhiên, trong trường hợp này, tuyến tụy chắc chắn nên được kiểm tra.
Nền tảng của điều này là tuyến tụy sản xuất chất thiết yếu insulin.
Nếu công việc của tuyến tụy bị suy giảm do khối u, có thể xảy ra trường hợp quá ít insulin được sản xuất và giải phóng vào máu, dẫn đến tăng lượng đường trong máu.
Vì chỉ có một số triệu chứng chính xác không đặc trưng cho tuyến tụy, nếu có các triệu chứng này, cần theo dõi chặt chẽ để không bỏ qua căn bệnh đe dọa tính mạng này.
Một triệu chứng đầu tiên quan trọng và có xu hướng của bệnh tuyến tụy là sự thay đổi trong phân và nước tiểu bất thường.
Phần lớn những người bị ảnh hưởng, có ống tụy bị tắc nghẽn do viêm nhiễm hoặc do khối u tương ứng, có phân nhạt màu. Đồng thời, nước tiểu trở nên sẫm màu hơn.
Nguyên nhân là do các chất do tuyến tụy tiết ra để tiêu hóa làm phân có màu sẫm, không còn vào đường tiêu hóa mà thải ra ngoài qua đường nước tiểu. Do đó, màu không diễn ra trong phân mà trong nước tiểu.
Điều bắt buộc là bệnh nhân có các triệu chứng này phải được kiểm tra kỹ hơn. Mặc dù không phải lúc nào cũng có tiền sử bệnh lý ác tính đằng sau nó, nhưng khả năng nghi ngờ rối loạn đường mật hoặc tuyến tụy là rất cao.
Sự đối xử:
Nếu một phương pháp điều trị được lựa chọn, nó phụ thuộc vào việc nó có phải là phương pháp điều trị chữa bệnh hay không (vì vậy một cách tiếp cận chữa bệnh) hoặc phương pháp điều trị giảm nhẹ (lđiều trị giảm bớt lời thề) hành vi.
Điều trị giảm nhẹ:
Trong điều trị giảm nhẹ, các biện pháp được sử dụng không làm bệnh nhân yếu đi một cách không cần thiết, nhưng đồng thời có tác dụng làm dịu bệnh nhân.
Hầu hết thời gian, ở những bệnh nhân được điều trị giảm nhẹ, khối u đã ảnh hưởng đến các phần lớn của tuyến tụy và dòng chảy của axit mật bị rối loạn, dẫn đến khó chịu nghiêm trọng và vàng da.
Tại đây, một ống nhỏ thường được đặt trong ống tụy bằng thủ thuật nội soi để đảm bảo ống mật có thể dẫn lưu ngay lập tức và có thể tham gia tích cực vào quá trình tiêu hóa trở lại.
Trong trường hợp ung thư tuyến tụy tiến triển, thường là trường hợp khối u ban đầu hoàn toàn không đau, càng về sau càng đau. Vì lý do này, một khái niệm điều trị giảm nhẹ quan trọng, bất kể loại khối u nào, là đảm bảo không bị đau.
Trong hầu hết các trường hợp, thuốc giảm đau có hiệu lực cao được lựa chọn, được định lượng rất nhanh để đảm bảo không bị đau.
Điều trị chữa bệnh:
Nếu phương pháp chữa bệnh, tức là chữa bệnh, điều trị được chọn, các biện pháp phẫu thuật hoặc các biện pháp điều trị bằng hóa chất và phẫu thuật kết hợp thường được sử dụng.
Tùy thuộc vào sự lan rộng của khối u, có thể cần phải bắt đầu hóa trị trước khi phẫu thuật. Điều này thường được thực hiện khi khối u rất lớn và việc thu nhỏ hóa trị liệu sẽ làm cho quy trình nhẹ nhàng hơn có thể.
Nó cũng có thể cần thiết để thực hiện hóa trị sau khi phẫu thuật để sau đó tiêu diệt các tế bào khối u còn sót lại.
Điều trị phẫu thuật độc quyền hiếm khi được thực hiện.
Trong khi phẫu thuật, người ta cố gắng phẫu thuật tuyến tụy bị ảnh hưởng càng nhẹ nhàng càng tốt.
Cố gắng để các bộ phận của tuyến tụy không bị ảnh hưởng đứng yên để các chức năng tương ứng có thể tiếp tục được duy trì.
Tuy nhiên, túi mật và các bộ phận của dạ dày cũng như tá tràng hầu như luôn bị cắt bỏ và các đầu còn lại nối lại với nhau. Thủ tục này, còn được gọi là Whipple OP, hiện là một phương pháp điều trị tiêu chuẩn cho bệnh ung thư tuyến tụy.
Ngoài ra còn có một hoạt động được sửa đổi, trong đó các phần lớn hơn của dạ dày được để lại và kết quả giống như hoạt động Whipple.
Tuổi tác:
Theo quy luật, bệnh nhân ung thư tuyến tụy lớn tuổi hơn. Vì nghiện rượu nặng với viêm tụy cấp tái phát được coi là các yếu tố nguy cơ, nên cũng có thể xảy ra trường hợp bệnh nhân trẻ tuổi bị ung thư tuyến tụy.
Ở Đức, cứ 100.000 dân thì có 10 người phát triển ung thư tuyến tụy mới mỗi năm.Nhóm tuổi chính từ 60 đến 80 tuổi.
Chẩn đoán:
Chẩn đoán ung thư tuyến tụy không phải là dễ dàng.
Trước hết, điều quan trọng là phải nêu ra những nghi ngờ, sau đó chúng phải được xác nhận. Nếu nghi ngờ có biến cố ác tính trong tuyến tụy, ngoài xét nghiệm máu, phương pháp chẩn đoán hình ảnh cũng được sử dụng.
Trong máu, các enzym được sản xuất bởi tuyến tụy chủ yếu được xác định. Sự gia tăng mạnh mẽ cho thấy một bệnh tổng quát ở tuyến tụy. Nhưng nó cũng có thể là tình trạng viêm của tuyến này.
Vì lý do này, điều quan trọng là phải thực hiện hình ảnh. Thông thường, siêu âm bụng được thực hiện đầu tiên để cố gắng hình dung tuyến tụy.
Các khối u lớn nằm trong khu vực của tuyến đôi khi có thể được nhìn thấy ở đây.
Ngay cả khi siêu âm nhìn thấy khối u, thì việc chụp cắt lớp vi tính vùng bụng cũng thường xảy ra sau đó. Ở đây, khu vực nghi ngờ có thể được kiểm tra kỹ hơn, thường bằng phương tiện cản quang.
Các bác sĩ X quang có kinh nghiệm thường có thể đoán được từ chụp CT cho dù đó là một bệnh lành tính, chẳng hạn như một chứng viêm đặc biệt rõ rệt hay một bệnh ác tính.
Một biện pháp chẩn đoán hình ảnh quan trọng khác là ERCP. Nội soi dạ dày được thực hiện và một ống thông nhỏ được đẩy vào đường mật và ống tụy ở mức tá tràng.
Chất cản quang được tiêm qua ống thông này, sau đó được chụp bằng tia X.
Nó cho thấy tuyến tụy với một màn hình dáng đi chính xác. Tại đây bạn có thể xem liệu bánh răng có bị nén ở bất kỳ điểm nào hay không và nếu có thì bằng cách nào.
Ngay cả sau này, hay còn gọi là nội soi mật tụy ngược dòng, cũng không rõ đó có phải là khối u ác tính chèn ép ống mật hay không.
Việc nghi ngờ khối u tuyến tụy càng được khẳng định, việc lấy mẫu xét nghiệm phải được xem xét, sau đó đưa ra thông tin cuối cùng về nguồn gốc mô học của khối u.
Có thể lấy mẫu bằng cách sử dụng ERCP được mô tả ở trên khi khối u đã đi xa vào ống tụy hoặc từ bên ngoài bằng cách chọc kim.
Vì tuyến tụy là một cơ quan tương đối nhỏ được bao quanh bởi các cấu trúc quan trọng, nên điều đặc biệt quan trọng là không làm tổn thương bất kỳ mô xung quanh nào như dây thần kinh hoặc mạch máu.
Vì lý do này, vết thủng chủ yếu được kiểm soát bằng CT. Bệnh nhân nằm trong thiết bị CT được kiểm soát từ bên ngoài và đặt kim vào vùng tụy sau khi bác sĩ X quang đã định vị chính xác vị trí của tụy bằng CT.
Quá trình thực hiện chỉ diễn ra trong vài phút, mẫu xét nghiệm tối thiểu nhưng cho dấu hiệu quyết định về nguồn gốc của khối u và các bước điều trị cần thiết tiếp theo.
Tiếp theo, mẫu được gửi đến phòng thí nghiệm vi sinh, nơi các tế bào được xử lý bằng quy trình nhuộm đặc biệt. Sau đó, các mẫu được kiểm tra bởi một nhà nghiên cứu bệnh học và đưa ra chẩn đoán thích hợp.
Cái gọi là kết quả dương tính giả, tức là được nhìn thấy ung thư nhưng trên thực tế lại có khối u lành tính, chỉ xảy ra nếu mẫu được trộn lẫn.
Một phát hiện âm tính giả, tức là bác sĩ giải phẫu bệnh không thấy bất kỳ mô khối u ác tính nào, mặc dù đó là một trường hợp ung thư, có thể phổ biến hơn.
Chủ yếu là do sinh thiết, được thực hiện chính xác và có kiểm soát bằng CT, và bắt được các bộ phận của tuyến tụy, xâm nhập chính xác bên cạnh các tế bào ác tính và do đó chỉ bắt được các tế bào lành tính. Nhà nghiên cứu bệnh học sau đó chỉ nhìn thấy các tế bào lành tính dưới kính hiển vi của mình. Nếu kết quả hiển vi mâu thuẫn với hình ảnh trong CT (hình ảnh CT điển hình nhưng phát hiện trên kính hiển vi bình thường) nên được xem xét để làm lại sinh thiết.
Đọc thêm về các chủ đề tại đây Ung thư tuyến tụy và sinh thiết
Loại bỏ tuyến tụy
Một trong những lựa chọn điều trị cuối cùng cho khối u ác tính trong tuyến tụy là cắt bỏ toàn bộ tuyến tụy.
Vì tuyến tụy cũng được buộc vào nhiều cơ quan, nên điều cần thiết là các cơ quan phải được buộc lại đúng cách.
Dạ dày thường được làm nhỏ hơn và nối với ruột non. Tá tràng và túi mật thường được cắt bỏ hoàn toàn với cắt bỏ toàn bộ tuyến tụy.
Nếu các bộ phận của tuyến tụy vẫn còn, hệ thống ống mật phải được kết nối với cái gọi là các quai ruột non đã tắt.
Cắt bỏ toàn bộ tụy có nhiều rủi ro, cần phải điều trị theo dõi tích cực bệnh nhân, phải truyền men tụy cho bệnh nhân đều đặn.
Mô tả tuyến tụy và túi mật
- Túi mật (màu xanh lá)
- Ung thư tuyến tụy (màu tím)
- Ống tụy (màu vàng)
- Đầu tụy (màu xanh da trời)
- Cơ thể tụy (Copus tụy tạng) (màu xanh da trời)
- Đuôi của tuyến tụy (màu xanh da trời)
- Ống mật (Ống nang) (màu xanh lá)
Các bệnh về tuyến tụy do rượu
Một trong những bệnh phổ biến nhất của tuyến tụy là do rượu.
Cái gọi là viêm tụy, còn được gọi là Viêm tụy là một bệnh đi kèm phổ biến và có khả năng nguy hiểm khi nghiện rượu nặng. Vì rượu tấn công các tế bào của tuyến tụy, cả uống rượu mãn tính quá mức và uống rượu cấp tính xảy ra quá mức đều là nguy cơ lớn gây ra viêm tụy.
Một triệu chứng đặc trưng của viêm tụy là một cơn đau hình vành đai, bắt đầu ở trên rốn một chút. Nhân vật đau đớn được miêu tả là áp bức và vô cùng khó chịu. Theo quy định, việc hỏi bệnh nhân về việc uống rượu dẫn đến chẩn đoán nghi ngờ là viêm tụy.
Khám sức khỏe cho thấy bụng mềm và tình trạng bệnh nhân kém. Siêu âm bụng và, trong trường hợp nghi ngờ, CT bụng có sẵn làm phương pháp chẩn đoán hình ảnh. Khi bị viêm tuyến tụy thường có một tuyến tụy căng phồng, thường có dịch viêm. Phòng xét nghiệm của bệnh nhân cũng dễ thấy và thường cho thấy mức độ viêm cao và nồng độ lipase tăng cao.
Kiêng rượu liên tục là rất quan trọng để điều trị, và cũng có một số loại thuốc kháng sinh có thể được cung cấp cho bệnh nhân.
Tuyến tụy và chế độ ăn uống

Tuyến tụy là một cơ quan ngoại tiết, tức là cơ quan sản xuất enzym. Nó có tầm quan trọng đặc biệt trong việc sử dụng thực phẩm.
Cái gọi là tế bào beta, mà tuyến tụy được thẩm thấu, sản xuất insulin cần thiết. Ngay khi cung cấp đường vào cơ thể, các tế bào này sẽ tiết ra insulin, sau đó sẽ vận chuyển lượng đường dư thừa từ máu vào tế bào và do đó đảm bảo rằng cơ thể không bị thừa đường. Tuyến tụy cũng sản xuất ra chất được gọi là lipase, cần thiết để phân hủy chất béo.
Trong trường hợp có nhiều bệnh của tuyến tụy, những thay đổi tương ứng trong chế độ ăn uống có thể có tác động tích cực đến bệnh của tuyến tụy. Trong viêm tụy cấp tính (viêm tụy cấp tính) ít nhất phải cho 24 giờ kiêng thực phẩm nhất quán được quan sát. Sau đó, thức ăn tích tụ dần dần có thể bắt đầu lại. Tuy nhiên, thực phẩm tiêu thụ chỉ nên cực kỳ ít hoặc không có chất béo. Những thứ béo hơn sau đó có thể được ăn từng chút một. Tuy nhiên, về nguyên tắc, bạn nên ăn ít chất béo sau khi bị viêm tụy. Bơ thực vật nên được ăn thay vì bơ, cá ít chất béo thay vì thịt, và thức ăn chiên nên tránh.
Bệnh tuyến tụy và tiêu chảy
Có một số rối loạn tuyến tụy cũng có thể đi kèm với tiêu chảy. Là một nguyên nhân truyền nhiễm (Nhiễm trùng đường tiêu hóa) đã được loại trừ nguyên nhân, tuyến tụy cần được kiểm tra kỹ hơn. Có thể nguyên nhân gây tiêu chảy là do suy tuyến tụy ngoại tiết. Khi làm như vậy, tuyến tụy không thể sản xuất đủ lượng enzym tiêu hóa khác nhau. Sau khi ăn, ruột phản ứng với đầy hơi và tiêu chảy; đôi khi những người bị ảnh hưởng cũng bị đau bụng và phàn nàn về cái gọi là phân béo.
Để chẩn đoán, các enzym tương ứng gây suy tụy ngoại tiết được xác định định lượng bởi bác sĩ chuyên khoa tiêu hóa. Để điều trị bệnh này, có thể sử dụng thay đổi chế độ ăn uống hoặc tiêu thụ các enzym được hình thành không đủ.












.jpg)