Thiếu máu không tái tạo
Giới thiệu
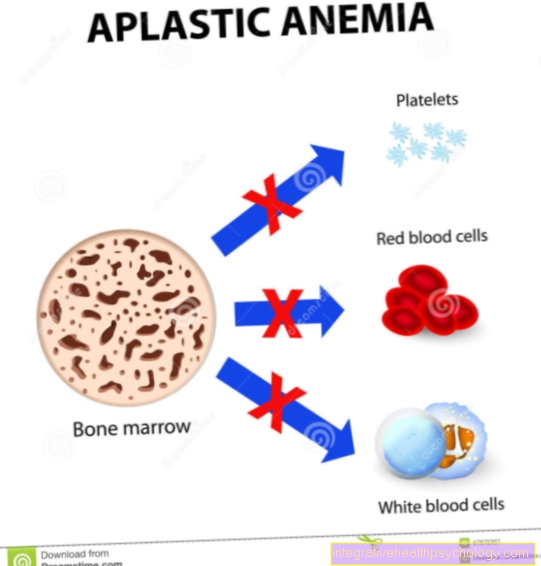
Thiếu máu bất sản là một nhóm các bệnh khác nhau, điểm chung của chúng là một điểm yếu (Không hiệu quả) của tủy xương, dẫn đến giảm sản xuất tế bào máu. Điều này không chỉ dẫn đến thiếu máu, tức là giảm các tế bào hồng cầu (Tế bào sinh dục) hoặc giá trị hemoglobin, mà còn đối với sự hình thành thiếu hụt các tế bào miễn dịch, đặc biệt là cái gọi là bạch cầu hạt trung tính (Giảm bạch cầu trung tính), cũng như tiểu cầu (Giảm tiểu cầu). Nếu cả ba nhóm ô đã đặt tên đều bị ảnh hưởng, thì một nhóm nói về một Pancytopenia. Trong hầu hết các trường hợp, nguyên nhân là do bệnh tự miễn, nhưng thiếu máu bất sản cũng có thể do hóa trị liệu hoặc do bẩm sinh.
Thiếu máu bất sản xảy ra như thế nào?
Thiếu máu bất sản, còn được gọi là bệnh tủy xương, không phải là một bệnh đơn lẻ, mà là một nhóm các bệnh và hội chứng khác nhau, cuối cùng dẫn đến sản xuất thiếu tế bào máu do tủy xương suy yếu.
Nguyên nhân của suy tủy xương nói chung có thể là bẩm sinh hoặc mắc phải, mặc dù các dạng mắc phải phổ biến hơn nhiều. Các dạng bẩm sinh bao gồm, đặc biệt, thiếu máu Fanconi và hội chứng Diamond-Blackfan; cũng có những khiếm khuyết enzym hiếm gặp khác.
Các tác nhân chính của bệnh thiếu máu bất sản mắc phải là các phản ứng tự miễn dịch chống lại tủy xương, nguyên nhân gây ra thường không thể xác định được. Các bệnh huyết học khác như hội chứng loạn sản tủy (MDS).
Một yếu tố kích hoạt quan trọng khác là một số loại thuốc, đặc biệt là thuốc kìm tế bào được sử dụng trong hóa trị liệu, có tác dụng gây độc cho tủy xương, vì chúng thường phải được sử dụng với liều lượng cao. Các loại thuốc khác trong một số trường hợp hiếm hoi có thể dẫn đến thiếu máu bất sản là metamizole (Novalgin) hoặc clozapine an thần kinh.
Thiếu máu bất sản sau hóa trị
Hầu hết các loại thuốc hóa trị liệu hoạt động bằng cách tấn công các tế bào phân chia nhanh chóng, chủ yếu là tế bào ung thư. Tuy nhiên, các tế bào khác trong cơ thể cũng bị tấn công, bao gồm cả tế bào gốc trong tủy xương, chúng hình thành nên các tế bào máu để chúng chìm trong quá trình hóa trị.Tuy nhiên, thông thường, tủy xương không bị phá hủy hoàn toàn, nó sẽ tái tạo sau khi kết thúc điều trị. Tuy nhiên, trong một số trường hợp hiếm hoi và tùy thuộc vào phác đồ điều trị, tủy xương có thể không còn phục hồi sau khi hóa trị và có thể xảy ra thiếu máu bất sản.
Đọc thêm về hóa trị liệu
Thiếu máu bất sản sau khi dùng Metamizole (Novalgin)
Ngoài thuốc độc tế bào, thiếu máu bất sản cũng có thể do các loại thuốc khác, ví dụ quan trọng là metamizole (Novalgin) và thuốc an thần kinh clozapine. Suy tủy xương không phụ thuộc vào liều lượng và dựa trên cơ thể quá mẫn cảm với một số chất. Mặc dù tác dụng phụ này cực kỳ hiếm gặp, nhưng vẫn phải hết sức lưu ý, đặc biệt nếu dùng những loại thuốc này lần đầu tiên hoặc với liều lượng cao!
Các triệu chứng của thiếu máu bất sản
Các triệu chứng của bệnh thiếu máu bất sản là do thiếu các tế bào máu tương ứng. Có ba dòng tế bào máu:
- các tế bào hồng cầu (Tế bào sinh dục), chịu trách nhiệm chính cho việc vận chuyển oxy
- các tế bào bạch cầu (Bạch cầu), Tế bào của hệ thống miễn dịch
- tiểu cầu (Tiểu cầu), Một phần của hệ thống đông máu
Nếu thiếu hồng cầu, các tế bào trong toàn bộ cơ thể không còn được cung cấp oxy nữa. Hậu quả chính là cảm giác yếu ớt, các vấn đề về tuần hoàn, xanh xao và ù tai. Điều này được điều trị từ mức Hb quan trọng bằng cách truyền cái gọi là chất cô đặc hồng cầu.
Sự thiếu hụt bạch cầu người bệnh không thể chủ quan nhận thấy mà tác động nguy hiểm nhất là gây bất sản. Điều này chủ yếu là do một nhóm phụ của bạch cầu, bạch cầu trung tính. Nếu không có những chất này, giảm bạch cầu trung tính xảy ra. Bệnh nhân không còn được bảo vệ đầy đủ khỏi các mầm bệnh cơ hội - tức là các mầm bệnh thực sự tương đối vô hại và chỉ trở nên nguy hiểm nếu hệ miễn dịch yếu. Nhiễm trùng bình thường sau đó cũng có thể rất nghiêm trọng và đe dọa tính mạng.
Sự thiếu hụt tiểu cầu cũng thường không được chú ý lúc đầu. Quá trình đông máu kém có thể dẫn đến vết bầm tím nhanh hơn. Tuy nhiên, nó sẽ trở nên nguy hiểm khi lượng tiểu cầu xuống rất thấp, có thể dẫn đến xuất huyết nội rất nguy hiểm.
Liệu pháp và các biện pháp
Việc điều trị bệnh thiếu máu bất sản rất phức tạp và sẽ vượt ra ngoài phạm vi của một bài báo như vậy. Mục đích của liệu pháp là chữa bệnh thiếu máu bất sản bằng cách chống lại nguyên nhân. Tùy thuộc vào nguyên nhân, do đó, bác sĩ chăm sóc phải lập kế hoạch riêng cho từng người. Nó cũng phụ thuộc vào tuổi của bệnh nhân, mức độ nghiêm trọng của bệnh và các yếu tố khác. Một "phương sách cuối cùng" là cấy ghép tế bào gốc dị sinh, còn được gọi là ghép tủy xương. Tuy nhiên, lựa chọn rất hiệu quả này tiềm ẩn nhiều rủi ro, đó là lý do tại sao việc sử dụng nó phải luôn được cân nhắc bởi một bác sĩ chuyên khoa ung thư có kinh nghiệm.
Một thành phần rất quan trọng khác là liệu pháp hỗ trợ, bao gồm tất cả các biện pháp y tế được thực hiện kèm theo và hỗ trợ. Các nghiên cứu đã chỉ ra rằng các biện pháp hỗ trợ có thể làm tăng đáng kể xác suất sống sót.
Đầu tiên và quan trọng nhất là dự phòng nhiễm trùng, bởi vì đối với bệnh nhân thiếu máu bất sản, ngay cả những bệnh nhiễm trùng thông thường và thực sự tương đối vô hại như nấm mốc cũng là một mối đe dọa tính mạng cấp tính. Điều này bao gồm chú ý đến vệ sinh đặc biệt, nghĩa là rửa tay hoặc khử trùng thường xuyên, không tiếp xúc với cảm lạnh hoặc thậm chí được gọi là cách ly ngược lại trong bệnh viện. Cũng có thể cần dùng thuốc kháng sinh phòng ngừa. Hơn nữa, cần tuân thủ "chế độ ăn kiêng bất sản", ví dụ:
- Sử dụng hết thực phẩm đã mở trong vòng 24 giờ, nếu không thì bỏ
- không có thực phẩm tươi không thể bóc vỏ (đặc biệt là không có salad!)
- Nấu hoặc nấu kỹ thực phẩm chưa được đóng gói công nghiệp
- không tiêu thụ các sản phẩm sữa tươi
Các biện pháp này không nhất thiết phải tuân thủ đầy đủ bởi mọi bệnh nhân; bác sĩ điều trị nên luôn quyết định chi tiết.
Các biện pháp hỗ trợ khác là truyền các sản phẩm máu, kích thích tủy xương và điều trị các tác dụng phụ do liệu pháp tương ứng gây ra.
Tuổi thọ trong bệnh thiếu máu bất sản
Tuổi thọ phụ thuộc vào một số yếu tố. Ban đầu, thiếu máu bất sản có thể được chia thành ba mức độ nghiêm trọng (trung bình, nặng, rất nặng). Việc phân loại dựa trên số lượng các tế bào máu khác nhau. Tủy xương càng ít tế bào máu thì bệnh càng nghiêm trọng. Số lượng bạch cầu trung tính, thuộc về bạch cầu và tuổi chẩn đoán là những yếu tố tiên lượng quan trọng nhất. Một số lượng bạch cầu hạt thấp gợi ý một diễn biến nặng với tiên lượng xấu, vì hệ thống phòng thủ miễn dịch thực sự vô hại, chẳng hạn như nấm (ví dụ như Aspergillus) bị suy giảm nghiêm trọng. Tuy nhiên, nếu bệnh nhẹ, tuổi thọ hầu như không bị giới hạn. Trong trường hợp bệnh ở mức độ vừa và nặng, có thể tiến hành cấy ghép tế bào gốc dị sinh (ASZT) như là biện pháp cuối cùng, nếu bệnh không thể được kiểm soát bằng các biện pháp khác. Liệu pháp này là một biện pháp rất quyết liệt, trong đó tủy xương của bệnh nhân bị phá hủy và sau đó được thay thế bằng một người hiến tặng. ASZT có nhiều tác dụng phụ và có thể đe dọa tính mạng trong trường hợp phản ứng từ chối, nhưng dạng nặng của thiếu máu bất sản cũng thường gây tử vong.
Các biện pháp hỗ trợ, tức là phòng ngừa và điều trị các biến chứng, cũng rất quan trọng. Điều trị dự phòng nhiễm trùng là rất quan trọng ở đây, nhưng tình trạng chảy máu và thiếu máu cũng phải được theo dõi và điều trị cẩn thận nếu cần thiết.
Cơ hội phục hồi là gì?
Cơ hội phục hồi phụ thuộc vào quá trình và mức độ nghiêm trọng của bệnh, cũng như tình trạng thể chất cá nhân và tuổi tác của người bị ảnh hưởng. Nhìn chung, những bệnh nhân nhỏ tuổi có kết quả điều trị tốt hơn những bệnh nhân lớn tuổi. Nếu phải tiến hành ghép tế bào gốc trong trường hợp bệnh nặng thì cơ hội khỏi bệnh phụ thuộc phần lớn vào điều này. Với sự hiến tặng phù hợp từ một thành viên trong gia đình, khoảng 80% người bệnh vẫn còn sống sau 5 năm. Nếu nguồn hiến tặng là từ một nhà tài trợ không liên quan, 70% vẫn còn sống. Ngoài ra, cấy ghép tế bào gốc từ tủy xương cho kết quả tốt hơn so với cấy ghép tế bào gốc từ máu ngoại vi. Nếu không thể cấy ghép tế bào gốc, liệu pháp ức chế hệ thống miễn dịch tăng cường được sử dụng. Ở đây, tỷ lệ sống sót sau 5 năm là khoảng 80%, theo đó, liệu pháp này không có cách chữa khỏi hoàn toàn mà chỉ có thể cải thiện các triệu chứng. Hầu như mọi khi, việc bắt đầu điều trị sớm có tác động tích cực đến diễn biến của bệnh và cơ hội phục hồi. Tuy nhiên, việc tái phát, tức là một gen bệnh mới sau khi điều trị thành công, không phải là hiếm, vì vậy bệnh nhân phải được kiểm tra thường xuyên ngay cả sau khi điều trị.
Cũng đọc bài viết của chúng tôi trên Cấy ghép tế bào gốc
Thiếu máu Aplastic có gây tử vong không?
Đúng, thiếu máu bất sản là một căn bệnh nguy hiểm đến tính mạng. Nếu không được điều trị, bệnh này gây tử vong ở 70% người lớn. Đặc điểm của bệnh thiếu máu bất sản là thiếu tất cả các tế bào máu khác nhau, từ một mức độ nào đó nó không còn tương thích với sự sống, đặc biệt là vấn đề nhiễm trùng nặng và chảy máu nhiều ở đây. Điều quan trọng hơn là bắt đầu trị liệu càng sớm càng tốt, tốt nhất là đến trung tâm chuyên khoa huyết học!
Bệnh bạch cầu và thiếu máu bất sản
Đặc biệt trong trường hợp các dạng bẩm sinh đặc biệt như thiếu máu Fanconi, dẫn đến đột biến trong hệ thống sửa chữa DNA, các bệnh ung thư máu khác như hội chứng rối loạn sinh tủy hoặc một dạng bệnh bạch cầu cấp tính (AML) có thể phát triển từ bệnh thiếu máu bất sản. Do tình trạng thiếu máu bất sản, điều này dẫn đến sự thay đổi ác tính trong các tế bào gốc của tủy xương từ đó phát sinh ra các tế bào máu. Điều này làm cho các tế bào tiền thân của máu chưa trưởng thành và không có chức năng được thải vào máu.
Mặt khác, các tác nhân hóa trị liệu liều cao, tích cực cũng được sử dụng trong bệnh bạch cầu cấp tính, như đã đề cập ở trên, có thể dẫn đến thiếu máu bất sản trong một số trường hợp hiếm hoi.
Thêm thông tin
- thiếu máu
- Tủy xương
- Tế bào sinh dục
- Giảm tiểu cầu
- Bệnh tự miễn
- hóa trị liệu
- Metamizole
- cấy ghép tế bào gốc dị sinh (ASZT)
- huyết học










.jpg)