Cấy ghép tế bào gốc
Định nghĩa
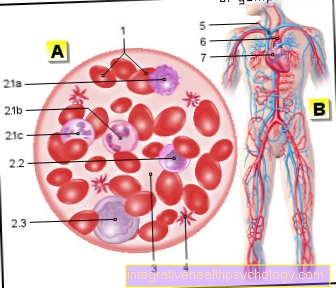
A Cấy ghép tế bào gốc biểu thị Chuyển giao tế bào gốc từ người cho sang người nhận. Tế bào gốc là tế bào cơ thể có gốc cho sự phát triển của các tế bào khác. Chúng có khả năng biệt hóa thành các tế bào cơ, thần kinh và máu chẳng hạn.

Tế bào gốc trưởng thành được tìm thấy ở hơn 20 cơ quan trong cơ thể chúng ta. Chúng thực hiện nhiệm vụ đặc biệt là hình thành các tế bào thay thế và phát triển thành một loại mô nhất định.
Trong thực hành lâm sàng hàng ngày, tế bào gốc trưởng thành thường được lấy với sự trợ giúp của Chọc hút tủy xương lấy từ xương chậu. Việc cấy ghép tế bào gốc trong máu là điều quan trọng hàng đầu hiện nay.
Ghép tế bào gốc dị sinh
Cấy ghép tế bào gốc dị sinh được định nghĩa là việc chuyển các tế bào gốc giữa hai người khác nhau.
Người nhận nhận tế bào gốc từ một người hiến tặng phù hợp. Việc cấy ghép diễn ra trước một giai đoạn được gọi là điều hòa. Một mặt, nó phục vụ Ức chế phản ứng miễn dịch của người nhận chống lại các tế bào được cấy ghép và mặt khác tiêu diệt các tế bào ác tính, vô chức năng. Vì mục đích này a hóa trị liều cao một mình hoặc kết hợp với một xạ trị đã sử dụng.
Ghép tế bào gốc tự thân
Tại một cấy ghép tế bào gốc tự thân Chúng tôi Người nhận và người cho cùng một người. Các Tế bào gốc hãy là bệnh nhân loại bỏ và lưu trữ. Việc cấy ghép diễn ra muộn hơn và cũng sau một giai đoạn được gọi là điều hòa. Kết quả của điều trị hóa trị và / hoặc xạ trị, tủy xương và các tế bào của nó bị phá hủy và thay thế trong quá trình cấy ghép.
Hiệu quả điều trị tăng lên đáng kể so với điều trị bằng hóa trị hoặc xạ trị.
Hiến tế bào gốc
Nếu một nhà tài trợ phù hợp với các đặc điểm tương tự như người nhận được tìm thấy trong sổ đăng ký nhà tài trợ của Đức, nhà tài trợ sẽ được kiểm tra chi tiết trước khoảng một tháng.
Có hai cách thu thập tế bào gốc.
Các tế bào gốc hoặc từ Tủy xương hoặc từ Chảy máu.
Các Rút máu bằng cách Tế bào gốc ngưng kết Phương pháp phổ biến nhất để lấy tế bào gốc là qua tĩnh mạch. Nó được thực hiện trên cơ sở ngoại trú và mất từ bốn đến năm giờ. Một vài ngày trước khi tách tế bào gốc, Phân phối thuốclàm cho các tế bào gốc đi vào máu. Quá trình ngưng tế bào gốc diễn ra tại các trung tâm chuyên biệt. Máu tĩnh mạch đi vào một thiết bị phân tách để lọc ra các tế bào gốc và đưa máu trở lại cơ thể.
Một phương pháp được thực hiện ít thường xuyên hơn là Chọc tủy xương của mào chậu. Các Hiến tặng tủy xương là dưới thuốc gây mê tổng quát thực hiện. Từ 0,5 đến 1,5 lít tủy xương được lấy ra từ người hiến tặng thông qua một cây kim. Việc đâm thủng mất khoảng một giờ. Vì thủ thuật có thể làm mất nhiều máu hơn, người hiến được hiến máu tự thân cùng lúc với việc rút máu.
Quy trình cấy ghép tế bào gốc
Việc cấy ghép tế bào gốc theo quan điểm của người nhận bắt đầu với cái được gọi là điều hòa. Nó là một Giai đoạn chuẩn bị, cái Tiêu diệt các tế bào ác tính phục vụ trong tủy xương và với Ức chế hệ thống miễn dịch của cơ thể đi tay trong tay. Đến với mục đích này Hóa trị và xạ trị nhu la Liệu pháp kháng thể có thể được kết hợp theo nhiều cách khác nhau.
Liều lượng điều trị được lựa chọn càng mạnh thì các tác dụng phụ của bệnh nhân càng rõ rệt. Tuy nhiên, đồng thời, xác suất tái phát, tức là tái nghiện, giảm xuống. Trong trường hợp tốt nhất, tất cả các tế bào bị bệnh sẽ bị tiêu diệt. Các bác sĩ điều trị quyết định riêng về quy trình chính xác.
Các tế bào cấy ghép có các tế bào miễn dịch của riêng chúng để tiêu diệt các tế bào tủy xương còn lại của người nhận sau khi cấy ghép. Các cặp sinh đôi giống hệt nhau dung nạp các tế bào gốc của nhau hầu như không gặp bất kỳ vấn đề gì, nhưng trong trường hợp này, phản ứng miễn dịch của hệ thống miễn dịch mới đối với các tế bào bị bệnh cũng khá thấp. Các tế bào ác tính có thể tồn tại vì lý do này.
Tương tự như truyền máu, bệnh nhân nhận được tế bào gốc khỏe mạnh hoặc tủy xương tôi Tuân theo điều kiện qua tĩnh mạch. Các tế bào gốc máu được cấy ghép sẽ lắng đọng trong các khoang tủy của xương và tạo thành các tế bào máu chức năng. Trong vòng ba tuần, các giá trị máu bình thường hóa và quá trình phát triển tủy xương hoàn tất.
Điều hòa
Dưới Điều hòa một người hiểu được việc cấy ghép tế bào gốc trước đó Phá hủy tủy xương thông qua các biện pháp hóa trị hoặc xạ trị. Bằng cách này, các tế bào ác tính bị tiêu diệt. Trong trường hợp tốt nhất, một thành công Tiêu diệt tất cả các tế bào ung thưđể cơ hội phục hồi tăng lên.
Bên cạnh đó, điều đó sẽ hệ miễn dịch Người nhận không hoạt động được thực hiện. Điều này đóng một vai trò quan trọng trong việc cấy ghép đồng gen, vì việc đào thải các tế bào hiến tặng sẽ được ngăn chặn.
Ghép tế bào gốc cho bệnh bạch cầu
Dưới bệnh bạch cầu một người hiểu một Nhóm bệnh của hệ thống tạo máu, trong đó các phân nhóm ác tính của bạch cầu nhân lên một cách mất kiểm soát.
Các Điều trị bệnh bạch cầu dựa trên một hóa trị và / hoặc xạ trị phá hủy khối u ác tính và các tế bào vô chức năng trong máu cũng như trong tủy xương.
Đặc biệt Bệnh bạch cầu cấp tínhNhững bệnh tiến triển nhanh chóng có thể được chống lại theo cách này và trong một số trường hợp thậm chí được chữa khỏi hoàn toàn. Trong các trường hợp khác, hình thức điều trị này ít hứa hẹn hơn. Điều này đặc biệt đúng cho điều đó các dạng bệnh bạch cầu mãn tínhquá trình đó diễn ra chậm hơn và trong một khoảng thời gian dài hơn. Họ có nhiều khả năng cho thấy khả năng chống lại bức xạ hoặc hóa trị đơn thuần. Căn bệnh này có thể tạm thời được kiểm soát nhưng khả năng tái phát cao.
Trong những trường hợp như vậy, cũng như ở những bệnh nhân mắc các dạng bệnh bạch cầu khác khó điều trị, có Khả năng điều hòa với việc cấy ghép tế bào gốc tiếp theo. Đầu tiên, người bệnh, nhưng một số tế bào khỏe mạnh của người nhận sẽ bị phá hủy trước khi tế bào gốc khỏe mạnh được truyền.
Các biến chứng và rủi ro khi cấy ghép tế bào gốc
Cấy ghép tế bào gốc không có rủi ro và có thể liên quan đến các biến chứng có thể xảy ra. Bất kể cấy ghép tự thân hay đồng gen, khả năng thấp là các tế bào hiến tặng sẽ không phát triển trong khoang tủy của xương.
Một biến chứng của việc cấy ghép tế bào gốc dị sinh là cái gọi là "bệnh ghép so với vật chủ" (GvHD). Các tế bào miễn dịch của việc cấy ghép được hiến tặng sẽ chống lại các tế bào của người nhận và tiêu diệt chúng. Một phản ứng miễn dịch như vậy có thể xảy ra cấp tính hoặc chậm trễ. Các cơ quan thường bị ảnh hưởng nhất bởi sự phá hủy là da, gan và ruột. Hậu quả có thể nguy hiểm đến tính mạng của người bệnh. Rủi ro của GvHD là khác nhau trong mỗi trường hợp. Bác sĩ chăm sóc giải thích rủi ro cá nhân. Cái gọi là chất ức chế miễn dịch được cho là để giảm nguy cơ mắc bệnh GVHD sau khi cấy ghép. Chúng làm giảm phản ứng miễn dịch và có liên quan đến tăng nguy cơ nhiễm trùng.
Việc ghép tế bào gốc tự thân không có biến chứng như vậy vì hệ miễn dịch của người cho và người nhận là như nhau. Các biến chứng có thể xảy ra trong trường hợp này đặc biệt là do giảm tiểu cầu tạm thời, thiếu tất cả các tế bào máu. Thời gian từ khi cấy ghép đến khi tủy xương hồi phục hoàn toàn là từ một đến ba tuần. Trong thời gian này, bệnh nhân đặc biệt có nguy cơ bị nhiễm vi khuẩn, vi rút và ký sinh trùng. Điều tương tự cũng áp dụng cho việc cấy ghép đồng gen.
Một biến chứng khác có thể xảy ra khi cấy ghép tế bào gốc dị sinh là tắc tĩnh mạch gan. Đồng thời, sự sưng tấy của cơ quan và sự gia tăng đáng kể các giá trị xét nghiệm cụ thể về gan được quan sát thấy. Tuy nhiên, trong hầu hết các trường hợp, đó là một quá trình có thể đảo ngược.
Các biến chứng khác của cả cấy ghép tế bào gốc tự thân và dị nguyên là tác dụng phụ của quá trình điều trị, hóa trị hoặc xạ trị trước đó. Đường tiêu hóa bị ảnh hưởng đặc biệt. Các liệu pháp điều trị phá hủy các tế bào màng nhầy và có thể gây ra những thay đổi về viêm. Bệnh nhân thường phàn nàn về tình trạng sưng đau ở vùng miệng. Màng nhầy trong hệ tiết niệu cũng bị phá hủy. Các cơ quan khác bị ảnh hưởng là gan và phổi.
Các biến chứng lâu dài của xạ trị và hóa trị liều cao là vô sinh ở cả hai giới và có thể bị đục thủy tinh thể (đục thủy tinh thể) sau xạ trị toàn thân.
Đọc thêm về chủ đề Tác dụng phụ của hóa trị liệu
Là một phần của quá trình cấy ghép tế bào gốc, HLA cũng được xác định để tránh bị người nhận đào thải. Để biết thông tin chi tiết, hãy đọc bài viết sau: HLA - Kháng nguyên bạch cầu người
Tỷ lệ sống sót khi cấy ghép tế bào gốc
Các Chỉ số sống sót sau một cấy ghép tế bào gốc tự sinh hoặc tự thân đã tăng liên tục trong những năm gần đây. Điều này là do cấy ghép ngày càng an toàn và giảm tỷ lệ tử vong do cấy ghép. Các Tỷ lệ sống sót phụ thuộc tuy nhiên từ nhiều yếu tố từ.
Giai đoạn của bệnh và Dạng bệnh, Tuổi và hiến pháp, cũng như Mức độ tương ứng giữa các tế bào người nhận và người hiến tặng trong cấy ghép dị sinh đóng một vai trò quan trọng.
Trong năm đầu tiên sau khi cấy ghép tế bào gốc dị sinh, nguy cơ tử vong hoặc tái phát là cao nhất.
Trong số những điều phổ biến nhất Các biến chứng và nguyên nhân có thể gây tử vong bao gồm "bệnh ghép so với vật chủ", nhiễm trùng và tổn thương các cơ quan. Nếu phần trăm rủi ro là khoảng 80% trong năm đầu tiên, nó sẽ giảm xuống khoảng 50% trong năm năm tiếp theo. Đối với cấy ghép tế bào gốc tự thân, việc tái phát trong năm đầu tiên sau thủ thuật có tiên lượng xấu hơn.
Năm 2014, tỷ lệ sống sót lần đầu tiên được công bố bởi Cơ quan Đăng ký Ghép Tế bào Gốc của Đức (DRST). Từ chữa khỏi một người nói khi Người nhận không bị bệnh sau 5 năm kể từ khi làm thủ thuật.
Khoảng 50% bệnh nhân được cấy ghép tế bào gốc dị gen đã được chữa khỏi bệnh bạch cầu dòng tủy cấp tính (AML) đạt được. Nói cách khác, tỷ lệ sống sót sau 5 năm là 50%. Đối với một số dạng bệnh bạch cầu khác, tỷ lệ sống sót sau 5 năm sau khi cấy ghép dị nguyên là khoảng 40%.
Tỷ lệ sống sau 8 năm sau ghép tế bào gốc tự thân là khoảng 50%. Trong trường hợp đa u tủy, khoảng một nửa số trường hợp có thể chữa khỏi.
Chi phí cấy ghép tế bào gốc
Các chi phí cho một Cấy ghép tế bào gốc đến từ Bảo hiểm y tế của người nhận. Điều này cũng áp dụng cho tất cả các lần khám, nằm viện và dẫn đến mất việc của người hiến tặng tương ứng. Việc thanh toán bảo hiểm y tế được quy định bởi cơ sở dữ liệu người hiến tặng tủy xương của Đức, viết tắt là DKMS.
Ở trước Đánh máy ban đầu và Đưa nhà tài trợ vào sổ đăng ký nhà tài trợ, cũng có những chi phí. Tuy nhiên, những khoản này không được các công ty bảo hiểm y tế chi trả, nhưng chủ yếu từ đóng góp được tài trợ. Sổ đăng ký hiến tặng tủy xương của Đức được tài trợ một mặt thông qua các khoản quyên góp và mặt khác thông qua việc hoàn trả chi phí từ các công ty bảo hiểm y tế. Những điều này cung cấp các khoản hoàn trả cho các xét nghiệm trong phòng thí nghiệm, việc loại bỏ tế bào gốc và quy trình và tổ chức của chúng, cùng những thứ khác. Chi phí đăng ký trong cơ sở dữ liệu của các nhà tài trợ là 50 euro.
Các Tổng chi phí cho một ca cấy ghép tế bào gốc ở Đức vào khoảng 100.000 euro.











.jpg)