Ung thư tuyến bạch huyết
Giới thiệu
Ung thư bạch huyết mô tả sự thoái hóa của các tế bào trong các hạch bạch huyết và các mô bạch huyết, chẳng hạn như trong mô bạch huyết ở ruột, lá lách hoặc não.
Có hai loại ung thư tuyến bạch huyết: ung thư hạch Hodgkin và ung thư hạch không Hodgkin, loại sau phổ biến hơn đáng kể (khoảng 85% trường hợp ung thư tuyến bạch huyết). Tất cả chúng đều dễ nhận thấy thông qua sưng hạch bạch huyết không đau và hầu hết cũng thông qua cái gọi là triệu chứng B, bao gồm giảm hiệu suất, đổ mồ hôi ban đêm và giảm cân không mong muốn. Chẩn đoán được xác nhận bằng một mẫu mô và với sự kết hợp của hóa trị và xạ trị, cơ hội phục hồi là khá tốt.

Từ đồng nghĩa
Ung thư hạch bạch huyết, ung thư hạch (ác tính), bệnh Hodgkin, ung thư hạch không Hodgkin
Tiếng Anh: ung thư hạch bạch huyết, ung thư tuyến bạch huyết, ung thư hạch bạch huyết
Định nghĩa
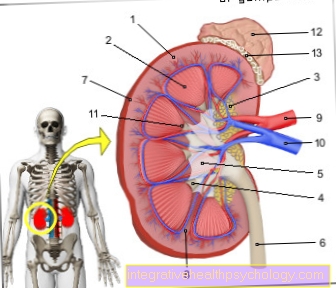
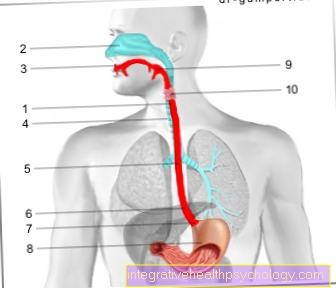
Ung thư tuyến bạch huyết không phải là một loại ung thư quá hiếm gặp do sự thoái hóa ác tính (ác tính) của các tế bào từ hệ thống bạch huyết nổi lên và đến Nhóm u lympho được tính. Đến Hệ thống bạch huyết thuộc về Các hạch bạch huyếtrải rác khắp cơ thể và kết nối với nhau bằng các mạch bạch huyết Yết hầu (Amidan), các Tủy xương, sau đó Tuyến ức, các Lách, cũng như mô bạch huyết trong ruột (MALT), phổi (BALT) và não.
Các loại ung thư tuyến bạch huyết
Tùy thuộc vào loại tế bào bắt nguồn từ khối u ác tính, có khoảng hai nhóm ung thư tuyến bạch huyết:
- Ung thư hạch Hodgkin (còn được gọi là bệnh Hodgkin), được đặt tên theo người phát hiện ra nó và trong đó cái gọi là tế bào Hodgkin và tế bào Sternberg-Reed có thể được xác định dưới kính hiển vi
- Nhóm u lympho không Hodgkin rất không đồng nhất, bao gồm ung thư hạch Burkitt và bệnh Waldenström.
Trong bệnh Hodgkin, có một sự chia nhỏ hơn nữa thành bốn dạng phụ, khác nhau về hình dạng mô học (tức là giống mô) và về tiên lượng: Phổ biến nhất (khoảng 60% trường hợp) là dạng xơ cứng nốt.
Các u lympho không Hodgkin đại diện cho một nhóm lớn với hơn 20 loại ung thư tuyến bạch huyết khác nhau, chủ yếu khác nhau về các tế bào có nguồn gốc ung thư.
Các triệu chứng của ung thư tuyến bạch huyết
Ung thư tuyến bạch huyết là điển hình của các hạch bạch huyết mở rộng, không đau và không thể liên quan đến nhiễm trùng. Chúng có thể xảy ra ở các bộ phận khác nhau của cơ thể và thường tồn tại trong một thời gian dài hơn. Chúng thường được sờ thấy trên cổ, ở nách hoặc ở bẹn. Các hạch bạch huyết mở rộng ở vùng cổ là phổ biến nhất.
Đọc thêm tại đây: Sưng hạch bạch huyết
U lympho ở ngực thường không được chú ý cho đến khi chụp X-quang. Nếu hạch to gần đường hô hấp có thể gây ra những cơn ho khó chịu khi vận động. Các hạch to ở bụng ít gặp hơn và dễ nhận thấy khi bị sốt.
Hơn nữa, sự kết hợp của ba triệu chứng là kinh điển cho bệnh này. Các bác sĩ gọi bộ ba này là triệu chứng B. Nó bao gồm:
- Sốt trên 38 độ C
- Giảm cân không chủ ý trên 10% trọng lượng ban đầu trong 6 tháng qua
- Đổ mồ hôi đêm
Tình trạng mệt mỏi và mệt mỏi cũng có thể xảy ra. Lá lách to là điển hình trong ung thư hạch giai đoạn sau. Trong một số trường hợp, có thể cảm thấy điều này bên dưới vòm bên trái và sự mở rộng có thể gây đau. Người bệnh cũng mô tả những cơn ngứa có thể xuất hiện khắp người.
Bạn có thể tìm thêm thông tin về điều này tại đây: Các triệu chứng của ung thư tuyến bạch huyết
Các triệu chứng của Hodgkin Lymphoma
Gan cũng có thể to ra trong quá trình bệnh, đặc biệt là trong bệnh ung thư hạch Hodgkin. Điều này dễ nhận thấy bởi một cơn đau ở vùng bụng trên bên phải, được kích hoạt bởi sự sưng tấy của cơ quan.
Một triệu chứng khác, ít phổ biến hơn là đặc trưng của u lympho Hodgkin là cơn đau do rượu. Các hạch bạch huyết mở rộng gây đau đớn khi chỉ uống một lượng nhỏ rượu.
Các triệu chứng của ung thư hạch không Hodgkin
Nếu bệnh ở giai đoạn nặng, các u lympho không Hodgkin có thể ảnh hưởng đến tủy xương. Điều này được dịch chuyển để phá hủy các tế bào tủy xương có thể dẫn đến chảy máu, tăng nhiễm trùng hoặc thiếu máu.
Ngoài ra, khối có thể xuất hiện ở vùng tai mũi họng, trên da, toàn bộ đường tiêu hóa và hệ thần kinh trung ương. Chúng được phân loại trong phân loại Ann-Arbor là sự xâm nhập của một vùng bên ngoài hạch bạch huyết.
Đa u tủy là một loại phụ của u lympho không Hodgkin. Tại đây xương thường bị tấn công và trở nên xốp. Có thể nhận thấy bệnh này với biểu hiện đau lưng và gãy xương tự phát.
Các triệu chứng ở trẻ em
Ung thư hạch Hodgkin cũng là một bệnh có thể xảy ra ở thời thơ ấu. Ở trẻ em, các triệu chứng tương tự như ở người lớn.
Ở đây cũng vậy, sưng hạch bạch huyết không đau và các triệu chứng B. Tuy nhiên, trẻ bị sưng hạch và sốt không nên nghĩ trực tiếp đến ung thư tuyến bạch huyết, vì những triệu chứng này cũng là điển hình của một bệnh nhiễm trùng đơn giản. Nếu tình trạng sưng hạch bạch huyết hoặc ho khan kéo dài trong thời gian dài hơn, bạn nên đi khám.
nguyên nhân
Nguyên nhân cụ thể cho sự phát triển của ung thư tuyến bạch huyết vẫn chưa được biết. Tuy nhiên, người ta tin rằng một số yếu tố phải kết hợp với nhau để ung thư hạch ác tính phát triển.
Nguyên nhân của Hodgkin's Lymphoma
Trong bệnh Hodgkin, các tế bào B bất thường phát triển, công việc của chúng thường là sản xuất kháng thể. Những tế bào này thuộc nhóm tế bào lympho và đóng một vai trò quan trọng trong việc bảo vệ miễn dịch đặc hiệu mầm bệnh của cơ thể chúng ta.
Vấn đề với các tế bào bất thường này là, không giống như các tế bào B khỏe mạnh, chúng không đơn giản bị diệt vong vào một thời điểm nào đó, mà khi các tế bào khổng lồ đa nhân tiếp tục tạo ra các tế bào B bất thường, không đầy đủ chức năng. Nguyên nhân khiến các tế bào thoái hóa theo cách này cuối cùng vẫn chưa được làm rõ. Tuy nhiên, các yếu tố ảnh hưởng là:
- Các ảnh hưởng môi trường khác nhau
- Các thông số di truyền
- Các quá trình miễn dịch học bị xáo trộn
Nguyên nhân của ung thư hạch không Hodgkin
Trong bệnh ung thư hạch không Hodgkin, sự thoái hóa có thể ảnh hưởng đến tất cả các loại phụ của tế bào lympho có nhiệm vụ bảo vệ chống lại các sinh vật lạ:
- Tế bào B (như trong ung thư hạch Hodgkin)
- Tế bào T
- Tế bào tiêu diệt tự nhiên (tế bào NK)
Trong trường hợp ung thư tuyến bạch huyết này, nguyên nhân cuối cùng vẫn chưa rõ ràng. Tuy nhiên, virus Eppstein-Barr (EBV), trong số những người khác, có liên quan đến nhau. Tuy nhiên, khoảng 90% người lớn có kháng thể chống lại vi rút này trong máu và do đó phải tiếp xúc với vi rút này trong suốt cuộc đời của họ.
Tuy nhiên, chỉ một phần nhỏ trong số họ thực sự phát triển thành ung thư tuyến bạch huyết và ngược lại, cũng có một số bệnh nhân không có kháng thể chống lại EBV. Do đó, nó không phải là nguyên nhân kích hoạt duy nhất.
Bạn cũng có thể tìm thêm thông tin tại đây: Virus Epstein-Barr
Các vi rút khác như HIV, cũng như ảnh hưởng di truyền, bệnh tự miễn dịch (chẳng hạn như hội chứng Sjögren), các chất hóa học (ví dụ thuốc diệt côn trùng) hoặc nhiễm trùng do vi khuẩn (ví dụ: với mầm bệnh Helicobacter pylori được thảo luận là nguyên nhân có thể gây ra bệnh.
chẩn đoán
Không hiếm trường hợp ung thư tuyến bạch huyết được phát hiện tình cờ khi khám định kỳ. Chẩn đoán bắt đầu bằng một cuộc kiểm tra thể chất chi tiết. Một mẫu mô (sinh thiết) sau đó được lấy từ hạch bạch huyết bị sưng và kiểm tra bằng kính hiển vi.
Các kỹ thuật hình ảnh khác nhau có thể được sử dụng để ước tính chính xác hơn sự lây lan của ung thư:
- Chụp cắt lớp vi tính (CT)
- Chụp cắt lớp cộng hưởng từ (MRI)
- Xạ hình xương
- Chụp cắt lớp phát thải Positron (PET)
- Siêu âm
Ví dụ, nó có thể được sử dụng để xác định xem tủy xương hoặc gan có bị nhiễm trùng hay không, hoặc liệu ung thư đã lan rộng và có thể nhìn thấy di căn hay không.
Đọc thêm về điều này dưới: Chẩn đoán ung thư tuyến bạch huyết
Kiểm tra mô học
Với sự trợ giúp của việc kiểm tra mô học của mô bị loại bỏ, bác sĩ trong nhiều trường hợp có thể đưa ra tuyên bố chính xác về loại và phân loại ung thư tuyến bạch huyết. Ví dụ, tế bào khổng lồ Sternberg-Reed và tế bào Hodgkin được coi là bằng chứng rõ ràng về bệnh Hodgkin. Gan và tủy xương cũng là những mô có thể được sử dụng để sinh thiết.
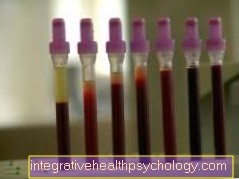
Công thức máu
Công thức máu trong ung thư hạch Hodgkin cho thấy số lượng tế bào bạch huyết giảm tuyệt đối, là một phân nhóm của bạch cầu. Sự giảm này chỉ có thể phát hiện được ở khoảng 1/4 số bệnh nhân trong giai đoạn đầu của bệnh, và ở hầu hết tất cả các bệnh nhân ở giai đoạn sau.
Trong khoảng một phần ba số bệnh nhân, bạch cầu hạt bạch cầu ái toan, cũng thuộc về bạch cầu, cũng tăng lên. Ngoài ra, tốc độ máu lắng tăng lên, đây là một thông số viêm không đặc hiệu.
Trong các u lympho không Hodkin, mục đích chính của công thức máu là để xem liệu đã có những thay đổi trong tủy xương hay chưa, có thể thấy được số lượng tế bào máu. Ngoài ra, các phương pháp sinh hóa đặc biệt trong máu có thể được sử dụng để tìm ra khả năng mắc bệnh u lympho không Hodgkin nào.
Đọc thêm về phương thức khám tại đây: Công thức máu
Siêu âm
Trong ung thư tuyến bạch huyết, siêu âm chủ yếu được sử dụng để kiểm tra vùng bụng để tìm các hạch bạch huyết phì đại dọc theo các mạch lớn. Các hạch bạch huyết ở các vùng cổ, nách và bẹn cũng có thể được kiểm tra bằng siêu âm, nhưng không có lợi thế ở đây so với việc kiểm tra bằng sờ nắn.
trị liệu
Điều trị ung thư hạch Hodgkin
Trong bệnh ung thư hạch Hodgkin, phương pháp trị liệu luôn là chữa khỏi bệnh và loại bỏ các tế bào khối u trong vòng ba tháng. Phương pháp điều trị luôn dựa trên hóa trị và xạ trị.
Tìm hiểu thêm tại đây: Tiến hành hóa trị
Trong giai đoạn I và II, hai chu kỳ hóa trị với bốn chất (sơ đồ ABVD) được thực hiện đồng thời với bức xạ cục bộ của các hạch bạch huyết. Nếu có các yếu tố nguy cơ nhất định, hai chu kỳ kết hợp 6 tác nhân hóa trị liệu khác (chương trình BEACOPP) được đưa ra ngoài bức xạ, sau đó là hai chu kỳ của chương trình ABVD.
Nếu có một khối u lớn ở vùng ngực hoặc giai đoạn III hoặc IV theo Ann-Arbor, điều trị đầu tiên được thực hiện với 6 chu kỳ của chương trình BEACOPP trước khi chiếu xạ và sau đó các mô khối u còn lại được chiếu xạ. Tuy nhiên, phác đồ BEACOPP không nên dùng cho bệnh nhân trên sáu mươi tuổi.
Bạn cũng có thể quan tâm: Tác dụng phụ của hóa trị liệu
Điều trị ung thư hạch không Hodgkin
Trong nhóm u lympho không Hodgkin, có sự phân biệt giữa các loại cấp độ cao và cấp độ thấp, tức là theo mức độ ác tính của dạng phụ tương ứng của ung thư tuyến bạch huyết.
U lympho không Hodgkin cấp độ thấp ở giai đoạn I và II chỉ được chiếu xạ và do đó có thể được chữa khỏi. Trong giai đoạn III và IV của khối u ác tính mức độ thấp, có thể cho rằng ung thư tuyến bạch huyết đã di căn trên toàn bộ cơ thể, do đó mục tiêu điều trị chỉ là làm giảm các triệu chứng và cải thiện chất lượng cuộc sống. Điều này có thể được quản lý bằng cách theo dõi tích cực bệnh ung thư hoặc có thể tiến hành hóa trị. Điều này thường không hiệu quả lắm vì các dạng cấp thấp chỉ phân chia chậm và do đó không phải là mục tiêu tốt cho hóa trị.
Các u lympho không Hodgkin ác tính cao được điều trị trong tất cả các giai đoạn bằng hóa trị liệu được làm từ bốn chất khác nhau (sơ đồ CHOP). Mục tiêu điều trị ở đây luôn là chữa bệnh.
Một số dạng phụ đặc biệt của ung thư tuyến bạch huyết được điều trị lại bằng các phác đồ điều trị khác, chẳng hạn như u lympho não nguyên phát, bệnh bạch cầu bạch huyết mãn tính và bệnh đa u tủy.
Tìm thêm thông tin tại đây: Liệu pháp điều trị ung thư bạch huyết
dự báo
Tiên lượng ung thư hạch Hodgkin
Tiên lượng cho bệnh ung thư hạch Hodgkin là rất tốt. Sau 5 năm, 80 đến 90% tổng số bệnh nhân vẫn còn sống mà bệnh không tái phát. Ở trẻ em, tỷ lệ này thậm chí còn cao hơn, với hơn 90% bệnh nhân sống sót sau 5 năm không mắc bệnh.
Hai phần ba số lần tái phát xảy ra trong năm đầu tiên sau khi hoàn thành liệu pháp, hơn 99% trong vòng năm năm đầu tiên. Điều này có nghĩa là việc chăm sóc theo dõi có cấu trúc trong năm năm đầu tiên sau khi điều trị là rất quan trọng để phát hiện sự tái phát của bệnh ở giai đoạn sớm.
Tuy nhiên, nguy cơ mắc bệnh ung thư thứ hai sẽ tăng lên khi điều trị bằng nhiều tác nhân hóa trị liệu và bức xạ. Khoảng 10-20% bệnh nhân mắc khối u thứ hai trong đời, thường là 30 năm sau. Các khối u thứ cấp điển hình là:
- Ung thư vú
- Ung thư tuyến giáp
- Bệnh bạch cầu dòng tủy cấp tính
Sự hiện diện của các triệu chứng B cho thấy một tiên lượng xấu hơn.
Tiên lượng ung thư hạch không Hodgkin
Tiên lượng cho u lympho không Hodgkin không thể được xác định chung cho tất cả các loại phụ của nhóm này. Nó phụ thuộc phần lớn vào hành vi của từng loài. Sau đây, các tiên lượng cho một số u lympho không Hodgkin phổ biến được đưa ra.
1. Ung thư hạch lympho B không Hodgkin tế bào lớn lan tỏa có tỷ lệ sống sót sau 5 năm từ 60% đến 90% tùy thuộc vào đặc điểm di truyền. Có tác động tiêu cực đến tiên lượng:
- Tuổi cao
- Tình trạng chung tồi tệ
- Ann-Arbor giai đoạn III và IV
- Sự tham gia bên ngoài các hạch bạch huyết
2. U lympho thể nang có tỷ lệ sống trung bình khoảng 10 năm tại thời điểm chẩn đoán.
3. U lympho tế bào áo choàng có tiên lượng thậm chí còn kém hơn với thời gian sống sót trung bình khoảng 5 năm.
4. Tiên lượng của bệnh đa u tủy phụ thuộc vào nhiều yếu tố. Trong trường hợp tốt nhất ở bệnh nhân trẻ tuổi với liệu pháp tối ưu, tỷ lệ sống sau 10 năm là 50%.
5. Bệnh u lympho của Burkitt dẫn đến tử vong trong vòng vài tháng nếu được chẩn đoán muộn và nếu điều trị không đầy đủ. Nếu bệnh được phát hiện và điều trị ở giai đoạn sớm, cơ hội sống sót trong 10 năm tới là khoảng 90%. Nếu một số cơ quan đã bị ảnh hưởng khi chẩn đoán được thực hiện, cơ hội sống sót này giảm xuống dưới 50%. Thật không may, với bệnh ung thư hạch Burkitt, các khối u thứ phát thường xuất hiện, điều này cũng có ảnh hưởng xấu đến tiên lượng.
6. Thuốc diệt nấm bệnh nấm chỉ cho thấy tiên lượng tốt trong giai đoạn rất sớm do tốc độ phát triển rất chậm của nó. Nếu khối u phát triển xuyên biên giới thì tiên lượng rất xấu.
7. Hội chứng Sézary có thể cho thấy một diễn biến thuận lợi trong những năm qua. Nhưng nếu vượt quá một giai đoạn nhất định, sự suy thoái xảy ra rất nhanh, thường dẫn đến tử vong.
Các giai đoạn
Các giai đoạn trong ung thư bạch huyết dựa trên phân loại Ann-Arbor trong 4 giai đoạn.
Nếu chỉ các hạch bạch huyết bị ảnh hưởng, giai đoạn I-III được bổ sung N. Nếu các vùng khác bên ngoài các hạch bạch huyết bị ảnh hưởng, thì phần bổ sung E (đối với ngoại vi) được thêm vào giai đoạn. Ngoài ra, sự hiện diện của các triệu chứng B có thể được chỉ định bằng B, trong khi không có các triệu chứng này được chỉ định bằng A.
Giai đoạn I.
Có tổn thương vùng hạch hoặc tổn thương vùng lân cận ngoài hạch (ngoại cảm). Trong trường hợp này, lá lách cũng sẽ là một phần của vùng hạch bạch huyết, vì nó là một trong những cơ quan của hệ thống miễn dịch, giống như các hạch bạch huyết.Ví dụ, các vùng lân cận có thể là thành ngực, màng tim hoặc phổi.
Sự xâm nhập ngoài luồng là do sự di chuyển của ung thư tuyến bạch huyết sang các cấu trúc lân cận. Điều quan trọng là phải phân biệt xem khu vực bên ngoài các hạch bạch huyết bị ảnh hưởng do gần các hạch bạch huyết, hoặc liệu nó có lây lan trên khoảng cách xa hơn hay không. Trong trường hợp thứ hai, người ta sẽ tự động nói về giai đoạn IV.
Giai đoạn II
Trong giai đoạn II, hai hoặc nhiều vùng hạch bạch huyết hoặc các vùng lân cận bên ngoài hạch bạch huyết có liên quan. Chúng được đặt chung ở trên hoặc dưới màng ngăn. Trong giai đoạn II, ví dụ, các hạch bạch huyết ở nách và cổ hoặc ở bẹn và bụng bị ảnh hưởng.
Giai đoạn III
Giai đoạn III cũng liên quan đến hai hoặc nhiều vùng hạch bạch huyết hoặc các vùng lân cận khác bên ngoài hạch bạch huyết. Ở đây các ổ nhiễm trùng nằm trên VÀ bên dưới cơ hoành.
Giai đoạn IV
Trong giai đoạn thứ tư, bất kể các hạch bạch huyết, ít nhất một cơ quan không thuộc hệ thống miễn dịch bị ảnh hưởng bởi ung thư tuyến bạch huyết. Điều này có nghĩa là, ví dụ, nếu gan bị ảnh hưởng một mình, nó ngay lập tức dẫn đến giai đoạn IV, bất kể các hạch bạch huyết cũng bất thường hay không.
Cơ hội phục hồi
Cơ hội phục hồi sau ung thư hạch Hodgkin
Trong ung thư hạch Hodgkin, liệu pháp chữa bệnh được thực hiện trong tất cả các giai đoạn, có nghĩa là mục tiêu của liệu pháp là chữa khỏi bệnh trong tất cả các giai đoạn. Do đó, cơ hội phục hồi của phân nhóm này cũng rất tốt.
Nếu ung thư tuyến bạch huyết tái phát sau khi điều trị xong (tái phát), cơ hội phục hồi sẽ thay đổi. Những lần tái phát này thường xảy ra trong vòng năm năm đầu tiên sau khi hoàn thành điều trị ban đầu.
- Trong trường hợp tái phát trong vòng ba tháng đầu tiên, cơ hội phục hồi chỉ khoảng 20%
- Trong trường hợp tái phát sau ba tháng đầu tiên, cơ hội phục hồi là khoảng 30%
- Với những lần tái phát sau đó, cơ hội phục hồi thậm chí là khoảng 50%
Do đó, có thể tóm tắt rằng tái phát có cơ hội phục hồi cao hơn nếu xảy ra muộn.
Cơ hội phục hồi sau ung thư hạch không Hodgkin
Ở nhóm u lympho không Hodgkin, hình ảnh có phần không đồng nhất hơn. Ở đây cần phải phân biệt rõ loại ung thư tuyến bạch huyết là loại ung thư ác tính cao, tức là phát triển nhanh chóng, hay một phân loài phát triển chậm, ít ác tính.
Các loài cấp thấp chỉ có thể chữa khỏi trong giai đoạn đầu. Bởi vì tốc độ tăng trưởng rất chậm, hóa trị không hiệu quả. Trong giai đoạn sau của phân nhóm mức độ thấp, hầu như không có bất kỳ cơ hội phục hồi nào và nó không được coi là mục tiêu điều trị. Tuy nhiên, có thể đạt được tuổi thọ hàng chục năm bằng cách sử dụng các khái niệm trị liệu hiện đại.
Các u lympho không Hodgkin ác tính cao phát triển nhanh hơn nhiều so với các khối u của chúng và do đó có thể dễ dàng điều trị bằng hóa trị. Ở đây có thể giả định phương pháp chữa trị trong giai đoạn đầu. Ở giai đoạn muộn, cơ hội phục hồi là khoảng 60%.
Tìm thêm thông tin tại đây: Cơ hội phục hồi sau ung thư bạch huyết
tần số
Ung thư tuyến bạch huyết là một trong những 10 bệnh ung thư phổ biến nhất ở Đức và về nguyên tắc anh ấy có thể bất kỳ độ tuổi xảy ra. Bệnh Hodgkin có hai cái gọi là đỉnh tuổi: một mặt, bệnh rất phổ biến ở nam giới trẻ tuổi, đặc biệt là 20-30 năm và mặt khác ở người lớn tuổi 50-60 năm ưa thích trước đây. U lympho không Hodgkin chủ yếu xảy ra ở độ tuổi từ 40 đến 70. Ở Đức, khoảng 2000 người phát triển bệnh ung thư hạch Hodgkin và khoảng 13.000 người không Hodgkin mỗi năm. Nhìn chung, phụ nữ bị ảnh hưởng thường xuyên hơn hơn nam giới và có sự tích tụ lãnh thổ nhất định của các trường hợp.
lịch sử
Bác sĩ và nhà nghiên cứu bệnh học người Anh Thomas Hodgkin (* 1798) kiểm tra các bệnh khác nhau của hệ thống bạch huyết, bao gồm Ung thư tuyến bạch huyết. Sau đó bệnh Hodgkin (còn: u lymphogranulomatosis) được ông mô tả lần đầu tiên vào năm 1832 và do đó được đặt theo tên của ông. Bản tóm tắt của những người khác ung thư hạch ác tính đến nhóm u lympho không Hodgkin cũng có từ thời kỳ này.

.jpg)